COVID-19 — Википедия
COVID-19 (аббр. от англ. COronaVIrus Disease 2019 — коронави́русная инфе́кция 2019 года[40], рус. кови́д), ранее коронавирусная инфекция 2019-nCoV[41] — потенциально тяжёлая острая респираторная инфекция, вызываемая коронавирусом SARS-CoV-2 (2019-nCoV)[42]. Представляет собой опасное заболевание[43], которое может протекать как в форме острой респираторной вирусной инфекции лёгкого течения[44][45], так и в тяжёлой форме[46]. К наиболее распространённым симптомам заболевания относятся повышенная температура тела, утомляемость и сухой кашель[47]. Вирус способен поражать различные органы через прямое инфицирование или посредством иммунного ответа организма[48]. Наиболее частым осложнением заболевания является вирусная пневмония, способная приводить к острому респираторному дистресс-синдрому и последующей острой дыхательной недостаточности, при которых чаще всего необходимы кислородная терапия и респираторная поддержка[49]. В число осложнений входят полиорганная недостаточность, септический шок и венозная тромбоэмболия[50].
Распространяется воздушно-капельным путём через вдыхание распылённых в воздухе при кашле, чихании или разговоре[51] капель с вирусом, а также через попадание вируса на поверхности с последующим занесением в глаза, нос или рот. Основным средством предотвращения распространения инфекции являются маски, однако они должны применяться вместе с комплексом других мер профилактики, включая соблюдение безопасной дистанции и избегание пребывания в замкнутых пространствах с большим количеством людей[52]. К числу эффективных мер профилактики относятся частое мытьё рук и соблюдение правил респираторной гигиены[47].
Вакцинация является безопасным и эффективным способом снижения рисков: смерти от заболевания, тяжёлого течения, симптоматических случаев и возникновения самой инфекции[53][54]. Вакцины являются важнейшим новым средством борьбы с заболеванием, но прохождение вакцинации не означает, что можно пренебрегать стандартными мерами профилактики[55], поскольку вакцинация в первую очередь направлена на защиту от заболевания, а не от инфекции[56]. После вакцинации обычно могут появиться кратковременные лёгкие побочные эффекты, среди которых головные боли, боли в мышцах, озноб и повышение температуры[57].
У большинства заразившихся инфекция протекает в лёгкой форме или бессимптомно[58]. Примерно в 80 % какое-либо специфическое лечение не требуется, а выздоровление происходит само по себе[44][47]. Примерно в 15 % случаев заболевание протекает в тяжёлой форме с необходимостью применения кислородной терапии, ещё в 5 % состояние больных критическое[59]. Ранние данные показывают, что омикрон-штамм вызывает менее тяжёлую инфекцию, нежели предыдущие варианты[60]. В редких случаях поражение вирусом детей и подростков, предположительно, может приводить к развитию воспалительного синдрома[61]. Также возможны долгосрочные последствия, называемые постковидным синдромом[62].
Тяжёлые формы болезни с большей вероятностью могут развиться у пожилых людей и у людей с определёнными сопутствующими заболеваниями, включающими астму, диабет и сердечные заболевания[63]. Высокая смертность от заболевания может объясняться тем, что оно может поражать разные органы, включая лёгкие, сердце, почки и печень, по этой же причине может оказаться неэффективным лечение[64]. В тяжёлых или критических случаях Всемирная организация здравоохранения (ВОЗ) рекомендует применять кортикостероиды и барицитиниб (ингибитор янус-киназ)[65]. В тяжёлых случаях также применяются средства для поддержания функций жизненно важных органов[66].
Симптомы
[править | править код]
Наиболее распространёнными симптомами являются[67]:
- лихорадка;
- сухой кашель;
- усталость;
- потеря вкуса или обоняния.
Менее часто встречаются ломота в теле, боль в горле, диарея, конъюнктивит, головная боль, кожная сыпь или изменение цвета пальцев рук или ног[68].
Потеря обоняния является высоко специфичным симптомом и может наблюдаться без сопутствующих лихорадки или кашля[69]. Медианная продолжительность потери обоняния или вкуса составляет примерно 8 дней[70].
Согласно ВОЗ опасными симптомами, при которых необходима медицинская помощь, являются[68]:
- одышка или затруднённое дыхание;
- боли в груди или ощущение её сдавливания;
- потеря возможности двигаться или разговаривать.
Эпидемиология
[править | править код]
31 декабря 2019 года Всемирная организация здравоохранения была проинформирована об обнаружении случаев пневмонии, вызванной неизвестным возбудителем, 3 января китайские службы сообщили ВОЗ о 44 случаях пневмонии в городе Ухань провинции Хубэй[73]. Патоген оказался новым коронавирусом (ныне известным как SARS-CoV-2, ранее — под временным названием 2019-nCoV[41]), который ранее не обнаруживался среди человеческой популяции[74]. 30 января 2020 года в связи со вспышкой эпидемии ВОЗ объявила чрезвычайную ситуацию международного значения в области здравоохранения[74], а 28 февраля 2020 года ВОЗ повысила оценку рисков на глобальном уровне с высоких на очень высокие[75]. 11 марта 2020 года эпидемия была признана пандемией[42]. Пандемия опасна тем, что одновременное заболевание инфекцией множества людей может привести к перегруженности системы здравоохранения с повышенным количеством госпитализаций и летальных исходов[76]. Системы здравоохранения могут оказаться не готовы к необычайно большому количеству тяжелобольных пациентов[77]. Наиболее важной ответной мерой по отношению к инфекции являются не лечебные мероприятия, а снижение скорости её распространения[76], чтобы растянуть её во времени и снизить, таким образом, нагрузку на системы здравоохранения[77]. Эпидемия закончится, как только среди населения выработается достаточный коллективный иммунитет[77]. Тем не менее, вероятен сценарий, по которому вирус займёт своё место среди других ОРВИ и будет сосуществовать с людьми ещё долгое время[78].
Заболеванию подвержены люди всех возрастов, медианный же возраст людей с инфекцией SARS-CoV-2 составляет 50 лет. Тяжёлые формы заболевания чаще бывают у пожилых людей возрастом за 60 лет с сопутствующими заболеваниями. Большинство молодых людей и детей переносят заболевание в лёгкой форме, в том числе в виде лёгкой пневмонии, или асимптоматически[78].
В китайском отчёте с информацией по 72 314 случаям заболевания в 81 % случаев заболевание проходило в лёгкой форме, в 14 % — в тяжёлой и в 5 % состояние пациентов было критическим[78].
Причины заболевания и его развитие
[править | править код]Вирусология
[править | править код]
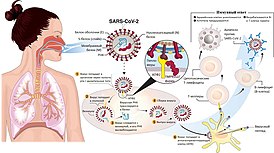
Коронавирусное заболевание COVID-19 вызывается ранее неизвестным бетакоронавирусом SARS-CoV-2, который был обнаружен в образцах жидкости, взятой из лёгких в группе пациентов с пневмонией в китайском городе Ухань в декабре 2019 года. SARS-CoV-2 относится к подроду Sarbecovirus и является седьмым по счёту известным коронавирусом, способным заражать человека[74].
SARS-CoV-2 является РНК-содержащим вирусом с оболочкой. На основании исследований выдвинута гипотеза, что вирус является результатом рекомбинации коронавируса летучих мышей с другим, пока ещё не известным, коронавирусом. Предполагается, что человеку вирус передался от панголина[74][80]. Функциональные сайты белка пепломера вируса SARS-CoV-2 практически идентичны таковому у вируса, обнаруженного у панголинов[81]. Полный геном вируса расшифрован, находится в открытом доступе и доступен в том числе через базу GenBank[74].
По мере своей эволюции у вируса происходят генетические мутации и формируются линии генетических поколений, вместе составляющие дерево генетических поколений. Некоторые мутации могут сказываться на скорости распространения вируса, на тяжести вызываемого им заболевания или на эффективности тех или иных методов лечения[82]. Вирусы с такими мутациями называют «вариантами» вируса[82] или штаммами[83]. При этом не все варианты являются штаммами, новые штаммы появляются, если у варианта вируса изменяются физические свойства[83].
В соответствии с классификацией, предложенной ВОЗ, вызывающие опасения варианты коронавируса SARS-CoV-2 именуют буквами греческого алфавита[84]. По состоянию на ноябрь 2021 года выделяют штаммы: Альфа, Бета, Дельта, Гамма и Омикрон.
Передача инфекции
[править | править код]Вирус передаётся воздушно-капельным путём через вдыхание мелких капель, распылённых в воздухе при кашле, чихании или разговоре[51]. Капли с вирусом могут попадать на поверхности и предметы, а затем инфицировать прикоснувшегося к ним человека через последующие прикосновения к глазам, носу или рту[47]. Вирус может оставаться жизнеспособным в течение нескольких часов, попадая на поверхности предметов. На стальных поверхностях и на пластике он может сохраняться до 2—3 дней[85]. Исследование с сильным распылением показало, что вирус мог бы находиться в воздухе до нескольких часов, однако ВОЗ уточняет, что в естественных и медицинских условиях распыление происходит иным способом, а о передаче вируса по воздуху пока не сообщалось[86]. Хотя жизнеспособный вирус может содержаться в выделяемых фекалиях, нет каких-либо доказательств возможности заражения фекально-оральным путём[87]. Есть также сообщения о том, что вирус обнаруживался в крови и слюне[74].
Заразными являются асимптоматические, пресимптоматические и симптоматические инфицированные. Наиболее заразным считается период незадолго до развития симптомов и на ранней стадии заболевания[88]. На долю пресимптоматических инфицированных может приходиться более половины всех случаев передачи инфекции[89]. Что касается асимптоматических инфицированных, пока непонятно, насколько значимая роль принадлежит передаче инфекции в данном случае[88]. Однако массовая вакцинация способствует уменьшению доли симптоматических случаев, в результате чего роль асимптоматических инфекций в передаче может возрасти[89].
Есть сообщения о передаче инфекции от человека домашним кошкам, тиграм и львам. Экспериментально выяснено, что вирус может легко передаваться между домашними кошками. Возможность передачи от кошек к человеку требует дальнейших исследований[90].
Предположительно вирус эффективнее передаётся в сухих и холодных условиях, а также в тропических с высокой абсолютной влажностью. Пока есть лишь косвенные свидетельства в пользу зимней сезонности в северном полушарии[91]. Однако анализ корреляционных связей между метеорологическими параметрами и скоростью распространения инфекции в китайских городах не выявил взаимосвязи скорости распространения с температурой окружающей среды[92].
Патогенез
[править | править код]После попадания в дыхательные пути основными мишенями вируса становятся эпителиальные клетки дыхательных путей, альвеолярные эпителиальные клетки и эндотелиальные клетки сосудов[93]. Вирус попадает в клетку присоединением белка пепломера к рецептору — ангиотензинпревращающему ферменту 2 (АПФ2) клетки[94]. Этим же путём происходило проникновение в случае вируса SARS-CoV, однако структурный 3D-анализ пепломера на поверхности вируса в случае SARS-CoV-2 предполагает возможно более сильное взаимодействие с рецептором[81]. Входу в клетку также способствует предварительная преактивация пепломера фурином, которая отсутствовала у вируса SARS-CoV[95]. После присоединения к рецептору вирус SARS-CoV-2 использует рецепторы клетки и эндосомы для проникновения. Помогает проникновению трансмембранная сериновая протеаза 2 (TMPRSS2)[94].
После попадания вируса в нос в течение нескольких дней происходит локальная репликация вируса и его распространение по сообщающимся дыхательным путям, на этом этапе инфекция протекает бессимптомно с ограниченным иммунным ответом, но человек является заразным, а вирус обнаруживается анализом мазка из носа. Далее происходит распространение инфекции на остальные части верхних дыхательных путей, в результате чего могут возникнуть симптомы лихорадки, недомогания и сухого кашля. На этом этапе инфицированные клетки высвобождают CXCL10[англ.], интерфероны бета и гамма, а иммунного ответа может хватить для предотвращения дальнейшего распространения инфекции, что происходит у большинства заболевших[96]. Адекватный клеточный иммунный ответ (через CD4+ и CD8+ T-клетки) ассоциируется с более лёгким течением заболевания[97]. У примерно пятой части заболевших инфекция распространяется на нижние дыхательные пути с развитием более тяжёлых симптомов[96]. При этом по сравнению с другими вирусами альвеолярные макрофаги, играющие значимую роль на ранних стадиях инфекций, не вырабатывают интерфероны в ответ на воздействие вируса, механизм чего пока неизвестен[98]. Воспаление и повышение свёртываемости крови являются естественными защитными механизмами организма, однако в тяжёлых случаях они могут усугублять заболевание[99][100].
Наибольшую значимость для исхода заболевания играет течение инфекции в лёгких. Из-за поражения альвеол вирусом возникает местная воспалительная реакция с выбросом большого количества цитокинов, среди которых IL-6, IL-1, фактор некроза опухоли α и интерферон гамма[100]. Активная репликация вируса в лёгких, помимо респираторных симптомов, приводит к лихорадке, болям в мышцах и головной боли. Повышенные уровни провоспалительных цитокинов коррелируют с тяжёлым течением пневмонии и усилением эффекта матового стекла в лёгких[101]. Сам же эффект матового стекла возникает из-за частичного заполнения альвеол жидкостью, клеточным детритом, гиалиновыми мембранами и воспалительными клетками[102][103], в результате чего из-за смещения воздуха в альвеолах наблюдается помутнение в лёгких, но бронхи и сосуды при этом остаются различимыми[104].
Помимо нарушений работы дыхательной системы у больных могут наблюдаться неврологические, сердечно-сосудистые, кишечные нарушения, а также нарушения работы почек. Однако в данных направлениях о патогенезе пока мало что известно[48].
Тяжёлые случаи COVID-19 также связывают с коагулопатией. Вирус инфицирует и поражает эндотелиальные клетки, выстилающие сосуды лёгких, в результате чего нарушается нормальное функционирование сосудов и поддержание их тонуса, а в дальнейшем изменения приводят к повышению свёртываемости крови и образованию тромбов[105]. В одном исследовании обнаружена взаимосвязь между тромбообразованием и наличием протромботических аутоантител у пациентов, что схоже с антифосфолипидным синдромом, при этом данные аутоантитела приводят к повышенной активности нейтрофилов[106]. Тромбоцитопения является следствием захвата тромбоцитов в микротромбах, при этом на образование тромбов расходуются факторы свёртывания крови, на дефицит которых указывает удлинённое протромбиновое время[100]. D-димер образуется в результате расщепления фибрина плазмином, а повышенное количество D-димера может указывать на избыток полимеризованного фибрина внутри сосудов и во внесосудистом пространстве[100]. Повышенные уровни D-димера, фибриногена и продуктов деградации фибрина[англ.] со значительно пониженным уровнем антитромбина служат индикаторами плохого прогноза у пациентов с COVID-19[107].
Высокий уровень вирусовыделения в глотке наблюдается в первую неделю с появления симптомов, достигая наибольшего уровня на 4-й день, что предполагает активную репликацию вируса в верхних дыхательных путях. Продолжительность вирусовыделения после исчезновения симптомов заболевания оценивается в 8—20 дней[74]. Однако обнаружение РНК вируса после выздоровления не означает наличия жизнеспособного вируса[108].
Иммунитет
[править | править код]Наибольшее количество антител против SARS-CoV-2 вырабатывается через две—три недели после заражения, после чего их количество начинает снижаться. Гуморальный иммунный ответ проявляется выработкой антител IgA, IgM и IgG, обнаруживаемых в плазме крови и слюне. При этом в тяжёлых случаях инфекции по сравнению с лёгкими наблюдаются более высокие титры антител IgA и IgG. В течение 3—5 месяцев после инфекции уровни IgM и IgA снижаются[109]. В одном исследовании титры нейтрализующих антител IgG сохранялись длительное время с небольшим снижением спустя 6 месяцев после заболевания[110]. Роль клеточного иммунитета пока выясняется[109]. Среди людей пассивная иммунизация антителами показывала ограниченный эффект, что предполагает возможную значимую роль T-клеток в контроле инфекционного процесса[110]. Выделение РНК вируса снижается с наступлением выздоровления и может продолжаться некоторое время — от дней до недель, однако это не означает наличие жизнеспособного вируса[111].
В исследовании с участием 12 541 медицинских работников постинфекционный иммунитет значительно снижал риск реинфекции в течение 6 месяцев после перенесённой инфекции, при этом среди переболевших, у которых наблюдались антитела IgG к спайковому белку, не было симптоматических инфекций, а подтверждённых асимптоматических инфекций было всего две. Однако по исследованию невозможно судить о том, обеспечивалась ли защита гуморальным иммунитетом или же иммунитетом клеточным[112]. О случаях реинфекции появляются сообщения повсеместно[113]. Согласно систематическому обзору от августа 2021 года по итогам примерно года с начала пандемии реинфекции возникали примерно у 3 человек на 1000 ранее выздоровевших пациентов[114].
Хотя SARS-CoV-2 обладает способностью обхода врождённого иммунитета, предполагается, что большое количество лёгких и асимптоматических случаев объясняется работой адаптивного иммунитета[115] вследствие ранее перенесённых инфекций, вызванных циркулирующими среди населения коронавирусами простуды[116]. У 40 %—60 % не переболевших COVID-19 лиц обнаруживаются кросс-реактивные CD4+ T-клетки, которые могут обеспечивать частичный иммунитет от COVID-19[115]. Обнаруживаются и кросс-реактивные к SARS-CoV-2 антитела, которые способны распознавать вирус SARS-CoV-2. Возможно, что наличие кросс-реактивного иммунитета влияет на тяжесть переносимой инфекции и на её распределение по возрастам. Дети обычно чаще болеют коронавирусными инфекциями, что гипотетически может давать им некоторую защиту от COVID-19[117]. Альтернативно большое количество асимптоматических случаев может оказаться следствием отложенного иммунного ответа интерферонами типа I, поскольку, несмотря на активную репликацию вируса, наблюдается низкая выработка интерферонов I типа и провоспалительных цитокинов и хемокинов, что в случае заболевания приводит к задержке в появлении симптомов[118].
Также есть сведения, что примерно через 6 месяцев после первоначального заражения защита от повторного составляла примерно 80 % без существенной разницы в показателях повторного заражения между мужчинами и женщинами. Но для лиц в возрасте 65 лет и старше эта защита уменьшается до 47 %. В другом исследовании на протяжении 9 месяцев брали анализы у более чем 9500 человек из примерно 3500 случайно выбранных домохозяйств в Ухане, в результате около 40 % инфицированных вырабатывали нейтрализующие антитела, которые можно было обнаружить за весь период исследования[119].
Клиническая картина
[править | править код]Для инфекции, вызываемой вирусом SARS-CoV-2, инкубационный период составляет 1—14 дней[80], может протекать бессимптомно, в лёгкой форме и в тяжёлой форме, с риском смерти[120], но полная клиническая картина пока ещё не ясна[121]. Симптомы развиваются в среднем на 5—6 день с момента заражения[80]. Есть единичные сообщения о случаях длительного инкубационного периода, однако они могут оказаться результатом возможного повторного воздействия вируса, в остальных же исследованиях инкубационный период не превышает 10,6 дней[122]. Пациенты с лёгкими симптомами обычно выздоравливают в течение недели[123]. В среднем длительность симптомов не превышает 20 дней[122].
В общем случае по степени тяжести заболевание может быть[124]:
- лёгкого и среднего течения, включая лёгкую пневмонию;
- тяжёлым, с одышкой и гипоксией;
- критическим, с дыхательной недостаточностью, шоком или нарушением работы органов.
| Состояние | День |
|---|---|
| Госпитализация | 7 (4—8) |
| Одышка | 8 (5—13) |
| Острый респираторный дистресс-синдром | 9 (8—14) |
| Механическая вентиляция лёгких | 10,5 (7—14) |
| Перевод в отделение реанимации | 10,5 |
По данным одного исследования, у всех пациентов, поступивших в больницу, обнаруживается пневмония с инфильтратами на рентгеновском снимке[126]. Особенностью болезни, выявляемой через компьютерную томографию, являются двусторонние изменения по типу «матового стекла», затрагивающие в основном нижние отделы лёгких и реже средний отдел правого лёгкого[127]. В другом исследовании отклонения от нормы на снимках обнаруживаются у 75 % больных[128]. При этом пневмония может обнаруживаться и в асимптоматических случаях инфекции[129]. У трети пациентов развивается острый респираторный дистресс-синдром[130]. При остром респираторном дистресс-синдроме могут обнаруживаться также тахикардия, тахипноэ или цианоз, сопровождающий гипоксию[74].
Также на фоне инфекции возможны дыхательная недостаточность, сепсис и септический (инфекционно-токсический) шок[45].
У беременных некоторые симптомы заболевания могут быть схожи с симптомами адаптации организма к беременности или с побочными явлениями, возникающими из-за беременности. Такие симптомы могут включать лихорадку, одышку и усталость[74].
Заболеванию подвержены дети всех возрастов, по сравнению со взрослыми у детей заболевание обычно протекает в менее тяжёлой форме[131], однако со схожими проявлениями, включая пневмонию[132]. Осложнения среди детей также встречаются реже и в более лёгкой форме[74]. Согласно анализу 2143 случаев заболевания среди детей, тяжёлые и критические случаи наблюдаются лишь в 5,9 % случаев, а более уязвимыми для инфекции являются маленькие дети[131]. Также у детей чаще, чем у взрослых, может встречаться одновременное заражение другими вирусами[74]. Есть сообщения о кластерах детей с многосистемным воспалительным синдромом, предположительно, связанным с COVID-19. Болезнь проявляется схоже с синдромом Кавасаки и с инфекционно-токсическим шоком[61].
Осложнения
[править | править код]У большинства COVID-19 протекает в лёгкой или средней форме, но в некоторых случаях COVID-19 вызывает сильные воспалительные процессы, называемые цитокиновым штормом, который может привести к смертельной пневмонии и острому респираторному дистресс-синдрому. При этом профили цитокинового шторма могут различаться у разных пациентов[133]. Обычно COVID-19 сопровождается синдромом высвобождения цитокинов, при котором наблюдается повышенный уровень интерлейкина-6 (IL-6), коррелирующего с дыхательной недостаточностью, острым респираторным дистресс-синдромом и осложнениями[134]. Повышенные уровни провоспалительных цитокинов могут также свидетельствовать о развитии вторичного гемофагоцитарного лимфогистиоцитоза[англ.][135].
Воспалительные процессы могут затронуть сердечно-сосудистую систему, приводя к аритмиям и миокардиту. Острая сердечная недостаточность встречается в основном среди тяжело или критически больных пациентов. Инфекция может оказывать долгосрочное воздействие на состояние здоровья сердечно-сосудистой системы. В случае пациентов с сердечно-сосудистыми заболеваниями в истории болезней может потребоваться строгий контроль их состояния[135].
Возможные осложнения COVID-19[135]:
- острый респираторный дистресс-синдром, от 15 % до 33 %;
- острая дыхательная недостаточность, 8 %;
- острая сердечная недостаточность, от 7 % до 20 %;
- вторичная инфекция, от 6 % до 10 %;
- острая почечная недостаточность, от 14 % до 53 %;
- септический шок, от 4 % до 8 %;
- кардиомиопатии, у 33 % критических;
- диссеминированное внутрисосудистое свёртывание, у 71 % погибших;
- осложнения беременности, не исключаются.
Редкие осложнения включают мукормикоз[136] и энцефалит[137]. Энцефалит встречается лишь примерно у 0,215 % госпитализированных пациентов, однако среди пациентов с тяжёлым течением болезни его частота увеличивается до 6,7 %[137].
Гипервоспалительный синдром, связанный с COVID-19
[править | править код]При COVID-19 определялись повышенные уровни некоторых цитокинов. Однако часто эти уровни были в десятки раз ниже, чем при ОРДС, вызванным другими причинами. Это относится также и к уровню провоспалительного цитокина IL-6, являющегося одним из основных маркеров наличия цитокинового шторма. Широкое признание термина «цитокиновый шторм» и его ведущей роли в патогенезе COVID-19 мотивировало использование иммуномодулирующих методов лечения, таких как кортикостероиды в высоких дозировках и ингибиторы IL-6, как в условиях клинических испытаний, так и непосредственно для лечения тяжёлых форм COVID-19. Применение этих средств во многом было следствием синонимичного употребления термина «синдром высвобождения цитокинов» по отношению к термину «цитокиновый шторм». По этой причине в тяжёлых случаях COVID-19 применялись средства против синдрома высвобождения цитокинов, однако в случае COVID-19 уровень IL-6, ключевого медиатора для синдрома высвобождения цитокинов, на порядки ниже, чем в тяжёлых случаях COVID-19[138]. Между тем, применение блокатора IL-6 может снизить на одну неделю ответ организма в виде повышения уровня C-реактивного белка и повышения температуры тела, что повышает риск инфекции и одновременно может замаскировать традиционные клинические признаки[139]. В целом использование цитокиновых блокаторов вне рандомизированных испытаний пока является неоправданным[140].
В последующем синдром цитокинового шторма в тяжёлых случаях COVID-19 получил название гипервоспалительного синдрома, связанного с COVID-19. В одном из исследований для данного синдрома уже выдвинуты критерии диагностики, в том числе в сравнении с другими синдромами цитокинового шторма. Определение критериев диагностики является важным, поскольку позволяет определить пациентов, которым могут помочь терапии, направленные на лечение цитокинового шторма. При этом синдром цитокиного шторма в случае COVID-19 является достаточно уникальным, поскольку уровни ферритинов и IL-6 хоть и повышены, но меньше по сравнению с другими синдромами цитокинового шторма, а лёгкие поражаются в первую очередь в рамках ОРДС с предрасположенностью к свёртыванию крови. Одним из возможных подходов для раннего диагностирования цитокинового шторма среди пациентов с COVID-19 является выявление фебрильных пациентов с гиперферритинемией[141]. Однако из-за низкого уровня цитокинов по сравнению с другими синдромами цитокинового шторма, но схожими уровнями некоторых нецитокиновых биомаркеров, системное воспаление явно отличается от других синдромов цитокинового шторма и рассматривание воспалительного процесса как результата цитокинового шторма может оказаться неверным. Возможно, следует рассмотреть другие вероятные модели возникновения дисфункции внутренних органов[140].
В качестве объяснения цитокинового шторма предложена версия отложенного иммунного ответа интерферонами I типа. Коронавирусы обладают механизмами подавления ответа интерферонами I типа, что ассоциируется с тяжёлой степенью заболевания. Данная способность позволяет им обходить врождённый иммунитет в течение первых 10 дней заболевания. В результате накопленная вирусная нагрузка приводит к гипервоспалению и цитокиновому шторму. Исследования крови пациентов с COVID-19 показали, что высокая виремия ассоциируется с повышенными ответом интерферонами I типа и выработкой цитокинов, совместно влияющих на тяжесть заболевания. Подавление работы генов, стимулируемых интерфероном, одновременно с повышенным уровнем активации NF-κB приводит к цитокиновому шторму и гипервоспалению, обнаруживаемых у критически больных пациентов[115].
Профилактика
[править | править код]Ведутся разработки вакцин, по состоянию на начало сентября 2020 года были опубликованы данные о четырёх вакцинах-кандидатах, одна из которых разработана в России. Три вакцины являются аденовирус-векторными, одна — мРНК-вакцина. Однако перед началом массовой вакцинации все вакцины должны показать свою безопасность и эффективность в широкомасштабных клинических испытаниях[142].
Индивидуальная профилактика
[править | править код]Всемирная организация здравоохранения (ВОЗ) дала общие рекомендации по снижению риска заражения SARS-CoV-2[143]:

- регулярно мыть руки с мылом или спиртосодержащим средством;
- при кашле или чихании прикрывать нос и рот согнутым локтем или одноразовой салфеткой с последующим обязательным мытьём рук;
- соблюдать дистанцию в 1 метр по отношению к другим людям в общественных местах, особенно, если у них наблюдаются респираторные симптомы или повышенная температура;
- по возможности не трогать руками нос, рот и глаза;
- при наличии лихорадки, кашля и затруднённого дыхания обратиться в медицинское учреждение за помощью.
Хотя при благоприятных условиях вирус может днями оставаться жизнеспособным на различных поверхностях, он уничтожается менее, чем за минуту, обычными дезинфицирующими средствами, такими как гипохлорит натрия и перекись водорода[144].
Употребление алкоголя не способствует уничтожению вируса, не обеспечивает дезинфекции полости рта и глотки, однако оказывает разрушительное воздействие на иммунную систему организма. Употребление алкоголя ослабляет её и снижает защитные способности организма против инфекционных заболеваний. Также употребление алкоголя является фактором риска развития острого респираторного дистресс-синдрома[145]. Курение может повышать шансы на инфицирование, поскольку подношение сигареты ко рту повышает шансы на занесение вируса в рот человека через руки[146].
Рекомендации для заболевших
[править | править код]Медицинские маски обычному населению рекомендуются в случае наличия респираторных симптомов[74] или в случае ухода за больным, у которого может быть COVID-19[147]. Исследования гриппа и гриппоподобных заболеваний показывают, что ношение масок больными может предотвратить заражение других людей и контаминацию окружающих вещей и поверхностей. При наличии симптомов, схожих с COVID-19, ВОЗ рекомендует больным ношение масок с соблюдением инструкций по их правильному использованию и утилизации, самоизоляцию, консультирование у медицинских работников при плохом самочувствии, мытьё рук и соблюдение дистанции по отношению к другим людям[148]. Заболевшим рекомендуется носить медицинскую или хирургические маски[149].
ВОЗ рекомендует использовать пульсоксиметры для контроля насыщения крови кислородом и определения необходимости обращения за медицинской помощью[150], согласно временным рекомендациям Минздрава РФ от 08.04.2020 кислородотерапия показана при значении SpO2 менее 93 %[151].
Рекомендации для здоровых
[править | править код]Метаанализ и систематический обзор применения масок во время пандемии показал, что они очень эффективны в предотвращении распространения инфекции SARS-CoV-2 при широком применении среди населения. Маски могут предотвратить вдыхание крупных или мелких капель с вирусом. Исследования также показывают, что маски способны фильтровать субмикронные частицы пыли[152]. Рекомендации же по ношению масок в разных странах могут отличаться друг от друга[74][148], многие страны рекомендуют применение тканевых масок или других средств для защиты лица[153]. Рекомендации ВОЗ в общем случае сводятся к ношению масок здоровыми людьми в регионах с массовым распространением инфекции или при невозможности обеспечения социального дистанцирования. В условиях массового распространения инфекции с некоторыми оговорками рекомендуется надевать маски в общественных местах, например, в магазинах, на рабочих местах, в местах проведения массовых мероприятий и в учреждениях закрытого типа, в том числе в школах[153]. Маски полагается менять через каждые 2—3 часа ношения, одноразовые маски не предназначены для повторного использования или обработки, многоразовые же необходимо обрабатывать перед повторным использованием[154].
ВОЗ не рекомендует полагаться на стратегию ношения резиновых перчаток в общественных местах как меру снижения распространения инфекции SARS-CoV-2, эффективным является мытьё рук[155]. Человек может контаминировать нос или глаза прикосновением рук как без перчаток, так и в них[155] Перчатки рекомендуется использовать при уходе за больными или при уборке[155][156]. При этом выяснилось, что длительное применение перчаток может приводить к дерматиту[157].
Избежать заражения можно, соблюдая дистанцию при нахождении рядом с больными людьми и избегая контакта с ними[123], а также воздерживаясь от рукопожатий[143]. ВОЗ всем рекомендует соблюдение дистанции по крайней мере в 1 метр с другими людьми, особенно, если у них есть симптомы респираторного заболевания[148]. В России по состоянию на 17 ноября 2020 года контактировавшим положен домашний карантин на 14 дней, выйти из которого можно по истечении этого срока без необходимости проведения лабораторного тестирования, если не появились симптомы, схожие с COVID-19[158].
Рекомендации для медицинских работников
[править | править код]Медицинским работникам ВОЗ рекомендует использовать маски при уходе за больными, а респираторы — при выполнении процедур, во время которых может произойти распыление в воздухе жидкостей[123]. ВОЗ отмечает, что медицинские маски должны быть зарезервированы для медицинских работников, у населения они могут создать ложное ощущение безопасности и привести к пренебрежению другими мерами профилактики, в то время как медицинским работникам маски необходимы[148]. Для предотвращения распространения внутрибольничной инфекции, в том числе среди медицинского персонала, важно, чтобы медицинские работники соблюдали меры предосторожности[159].
Базовые принципы в рекомендациях ВОЗ включают в себя[160]:
- соблюдение гигиены рук и респираторной гигиены;
- стандартные меры предосторожности, включая ношение пациентами масок, медицинскими работниками — средств индивидуальной защиты, слежение за чистотой и отходами;
- дополнительные меры предосторожности, включая адекватную вентиляцию помещений, ношение медицинских масок, перчаток и приспособлений для защиты глаз, ограничение контактов пациентов, по возможности помещение их в палаты с отрицательным давлением;
- соблюдение мер предосторожности при выполнении процедур, при которых может произойти распыление в воздухе контаминированных жидкостей;
- отношение ко всем лабораторным образцам как к потенциально заразным.
В медицинских учреждениях также рекомендуется чистить и проводить дезинфекцию столов, стульев, стен, компьютерной техники и других поверхностей. Эффективными против SARS-CoV-2 являются этиловый спирт (70—90 %), основанные на хлоре продукты (например, гипохлорит), перекись водорода (более 0,5 %)[161].
Эффективность средств персональной защиты
[править | править код]По данным на июнь 2020 года анализ применения масок, лицевых щитков и соблюдения дистанции между людьми, опубликованный в Lancet, достоверно (среднее качество доказательств) показал, что значительно снижает вероятность заражения соблюдение дистанции между людьми в 1 метр и более, таким образом, дистанцирование уменьшает распространение инфекции. С гораздо меньшим уровнем достоверности (низкое качество доказательств) снижает вероятность заразиться ношение масок и защиты глаз. Специалисты, выполнившие метаанализ, рекомендуют соблюдать дистанцию с другими людьми больше одного метра, а в людных местах, где дистанцию соблюсти невозможно, предлагают использовать маски для лица или респираторы и защиту глаз (лицевые щитки или очки)[162]. При этом исследование, в ходе которого визуализировалось распространение капель от больного человека, показало, что лицевые щитки сами по себе не могут заменить маски, так как капли с вирусными частицами могут свободно распространяться в разных направлениях вокруг щитка[163].
Меры общественной профилактики
[править | править код]На время пандемии наиболее эффективной мерой предотвращения распространения инфекции является контролирование её источников, включая раннюю диагностику, своевременное оповещение о случаях заражения, изоляцию больных, а также периодическое оповещение населения об обстановке и поддержание порядка[164]. Многие страны принимают меры социального дистанцирования, включая ограничение перемещений между городами, закрытие школ и университетов, переход на удалённую работу и помещение заболевших в карантин. Подобные меры могут помочь замедлить скорость распространения инфекции[165]. Массовые мероприятия могут сводиться к минимуму или откладываться[76]. Согласно моделирующим исследованиям во время пандемии COVID-19 карантин играет важную роль в замедлении распространения инфекции и снижении смертности, но больший эффект достигается введением карантина вместе с другими мерами профилактики или контроля[166].
В силу того, что сезонные коронавирусы лучше распространяются в зимние месяцы в странах с выраженной сменой сезонов, в таких странах зимой имеет смысл усиление мер по снижению распространения инфекции[167].
Вакцинопрофилактика COVID-19
[править | править код]Вакцинация против COVID-19 предназначена для формирования приобретённого иммунитета против вируса SARS-CoV-2 путём тренировки собственной иммунной системы. Из-за возможного тяжёлого течения заболевания необходима безопасная и эффективная вакцина, которая поможет защитить людей, что особенно важно для медицинских работников и людей, входящих в группы риска[168]. Во всём мире регулирующие органы находятся под сильным давлением не только систем здравоохранения, но также под политическим и экономически давлением, направленном на широкомасштабное применение вакцин вне клинических испытаний. Разрешение применения вакцин-кандидатов в рамках чрезвычайной ситуации в долгосрочной перспективе может привести к преждевременному завершению исследований, в ходе которых могут выявиться случаи связанного с вакцинацией усиленного течения заболевания или другие побочные эффекты[169]. В целом согласно данным систематического обзора большинство вакцин является безопасными и эффективными, рекомендуется вакцинация в два этапа (двумя дозами). Однако дополнительные исследования необходимы для оценки вакцин в долгосрочной перспективе и для выяснения влияния таких параметров как возраст и дозировка[170].
По данным Всемирной организации здравоохранения по состоянию на 17 декабря 2020 года в доклинической разработке было 166 вакцин-кандидатов, 56 вакцин-кандидатов проходили клинические испытания[171]. Из числа отечественных вакцин в России зарегистрированы Гам-Ковид-Вак (Спутник V), Эпиваккорона и КовиВак[172].
Не содержащие живого вируса вакцины не могут вызвать заболевание, но поскольку вакцины тренируют иммунную систему, могут возникать такие симптомы как лихорадка, что является нормальной реакцией организма и свидетельствует о возникновении иммунной реакции[173]. Защита от инфекции в случае двухкомпонентных вакцин обычно формируется в течение двух недель после полной вакцинации, в случае однокомпонентных — в течение нескольких недель[174], что означает, что в этот период организм всё ещё уязвим для инфекции SARS-CoV-2[173]. Вакцина также может оказаться полезной после уже перенесённого COVID-19, поскольку реинфекции возможны, а заболевание ассоциируется с риском тяжёлого течения[173].
Вакцинация, хотя и не устраняет полностью риск заболеть, снижает этот риск по сравнению с непривитыми группами населения. Однако в большей степени она защищает от риска развития тяжёлого заболевания, госпитализации и смерти, являясь важным средством среди ответных мер пандемии. Вакцинация также уменьшает вероятность заражения других людей от вакцинированного человека[175].
Альтернативные вакцины в профилактике
[править | править код]Исследуется также возможность применения противопневмококковых вакцин для предотвращения сопутствующих COVID-19 бактериальных инфекций[176][177].
Согласно исследованиям на животных и людях вакцина БЦЖ обладает иммуномодулирующими свойствами, однако пока они не изучены, а их характеристики неизвестны. В отсутствие доказательств возможной защиты от COVID-19 ВОЗ не рекомендует применение вакцины БЦЖ для предотвращения COVID-19, рекомендации к применению сводятся лишь для профилактики туберкулёза среди новорождённых в странах с повышенным риском заболеваемости[178]. Существует исследование, связывающее снижение тяжести течения COVID-19 с вакцинацией прививкой MMR[179][180][181], при этом исследование проведено на небольшой выборке всего в 80 человек, и его выводы требуют дальнейшего изучения[180]. В целом пока нет доказательств, что вакцина против какой-либо другой инфекции может защитить от COVID-19[182].
Диагностика
[править | править код]Всемирная организация здравоохранения предоставила рекомендации по диагностированию заболевания у людей с подозрением на инфекцию SARS-CoV-2[183].
В России вирус SARS-CoV-2 предлагается диагностировать согласно временному алгоритму, опубликованному Министерством здравоохранения РФ[45], также в России уже разработаны средства для лабораторной диагностики коронавируса[184].
Лабораторная диагностика
[править | править код]Полимеразная цепная реакция
[править | править код]
Диагностировать вирус возможно при помощи полимеразной цепной реакции с обратной транскрипцией в реальном времени. В случае подозрения на инфекцию, но отрицательного результата теста, может быть произведено повторное взятие образцов для анализа из разных участков дыхательных путей[74]. В одном исследовании с выборкой в 5700 пациентов в 3,2 % случаев положительным был результат второго тестирования, результат первого — отрицательным[186].
Серологические тесты
[править | править код]В отличие от ПЦР, тесты на антитела не определяют наличие активного вируса в организме, но определяют наличие иммунитета к нему, то есть наличие IgM- и IgG-антител в крови[187]. Если обнаруживаются одновременно антитела IgG и IgM, то это означает, что инфекция была в течение нескольких предшествующих недель, если же обнаруживаются лишь IgG, то инфекция была ранее. При этом тесты не показывают, выздоровел ли человек[188]. Таким образом, тесты могут использоваться для определения тех, кто был инфицирован[187].
Рентгенологическое обследование
[править | править код]При подозрении на пневмонию рентгеновский снимок может показать инфильтраты в обоих лёгких, реже — лишь в одном. Если есть признаки пневмонии, но рентгеновский снимок ничего не показал, более точная картина может быть получена с помощью компьютерной томографии[74]. Согласно временным рекомендациям Минздрава РФ от 26.10.2020 лучевое обследование показано при умеренном, тяжёлом и крайне тяжёлом течении острой респираторной инфекции, а в случае лёгкого заболевания — по конкретным показания, например, при наличии факторов риска[189]. Увеличение количества затемнений (на снимках — белого цвета) и приближение к картине «белого лёгкого» означает приближение вероятного летального исхода[190].
У детей картина схожа со случаями у взрослых, однако вирусная пневмония обычно протекает в лёгкой форме, поэтому отклонения от нормы могут быть не замечены на рентгеновских снимках, а диагноз может оказаться неверный[132].
Диагностические показатели и биомаркеры
[править | править код]Поскольку COVID-19 проявляется в широком спектре клинических форм с разными степенями тяжести, одной из задач диагностики является также своевременное определение пациентов, у которых заболевание с большей вероятностью может прогрессировать в тяжёлую форму. Для этих целей требуется определение соответствующих биомаркеров[191]. Сильным предиктором смертности при госпитализации является уровень сатурации (SaO2) ниже 90 %, своевременное выявление гипоксии и госпитализация могут помочь в снижении смертности[192]. В зависимости от тяжести течения заболевания проводится соответствующий рутинный анализ крови для ведения пациента и своевременного реагирования на изменения его состояния[193]. Увеличенное протромбиновое время и повышенный уровень С-реактивного белка при госпитализации были ассоциированы с тяжёлым течением COVID-19 и переводом в отделение интенсивной терапии[194][195].
В одном из небольших исследований показано, что у большинства больных уровень прокальцитонина[англ.] в крови был в норме, однако он был повышенным у 3-х из 4 больных, у которых была обнаружена вторичная бактериальная инфекция[196]. Согласно метаанализу от 23 сентября 2020 года примерно у 3 из 4 тяжело или критически больных пациентов прокальцитонин не повышен, однако повышенные уровни прокальцитонина связаны с повышенным риском осложнений, прокальцитонин может указывать на риск повреждений внутренних органов. При этом уровень прокальцитонина обычно в норме при первичном обследовании. В текущих руководствах по лечению COVID-19 пока не утверждена стратегия по назначению антибиотиков согласно уровню прокальцитонина, для определения возможности выявления вторичных бактериальных инфекций на основе прокальцитонина требуются дополнительные исследования[197]. Отрицательный же тест на прокальцитонин может указывать на вероятное отсутствие бактериальной вторичной инфекции[198].
Эозинопения также часто встречается среди пациентов, но не зависит от степени тяжести болезни. Эозинопения может служить маркером COVID-19 у больных с подозрением на инфекцию SARS-CoV-2, если присутствуют соответствующие симптомы и аномалии в рентгеновских исследованиях[199].
У критически больных пациентов наблюдается повышенное содержание маркеров воспалительных процессов в плазме крови[111]. В небольшом исследовании отмечено, что у пациентов, попадающих в отделение интенсивной терапии, в крови выше уровни IL-2, IL-7, IL-10, GCSF[англ.], IP-10[англ.], MCP1, MIP1A и фактора некроза опухоли (ФНО-α)[196].
Лимфопения (см. Лейкоцитарная формула) среди пациентов COVID-19 является наиболее частой и встречается примерно в 83 % случаев[111]. В случаях с летальным исходом лимфопения становилась более тяжёлой со временем, вплоть до смерти[200]. Помимо лимфопении, с тяжёлым течением заболевания также могут быть связаны нейтрофилия, повышенный уровень аланинаминотрансферазы и аспартатаминотрансферазы в сыворотке крови, повышенный уровень лактатдегидрогеназы, высокий уровень C-реактивного белка и высокий уровень ферритинов[111].
Степень тяжести заболевания при отсутствии сепсиса определяется исходя из степени насыщения артериальной крови кислородом и частоты дыхания[201]. На тяжёлую степень заболевания также может указывать обнаружение РНК вируса в крови пациента[111]. На сепсис может указывать уровень лактата в крови от 2 ммоль/л[193]. С летальными исходами ассоциируются повышенный уровень D-димера и лимфопения[111].
Дифференциальный диагноз
[править | править код]По симптомам COVID-19 невозможно отличить от других острых респираторных инфекций, в частности, от простуды и других ОРВИ[74]. Пневмония при COVID-19 также не может быть клинически отличимой от пневмоний, вызванных другими патогенами[193]. Ключевым фактором диагностики является история путешествий или контактов больного[74][193]. В случаях группового заболевания пневмонией, особенно у военнослужащих, могут быть заподозрены аденовирусная или микоплазменная инфекции[74].
Другие инфекции могут быть исключены тестами на конкретных возбудителей: бактериальная пневмония может быть исключена положительным посевом крови или мокроты либо молекулярным тестированием, другие вирусные инфекции — через полимеразную цепную реакцию с обратной траскрипцией[74]. Диагностировать грипп могут помочь также экспресс-тесты, однако их отрицательный результат не исключает грипп[193]. Положительный же диагноз на другой патоген не исключает одновременного заражения вирусом SARS-CoV-2 (коинфекции)[202]. В исследовании с выборкой 5700 человек коинфекция SARS-CoV-2 и другим респираторным вирусом обнаруживалась у 2,1 % человек[186].
Лечение
[править | править код]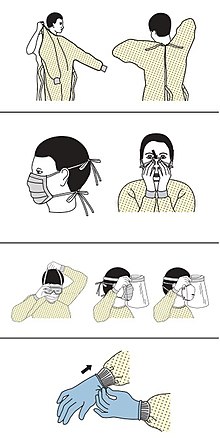

Антибиотики против вирусов бесполезны и не применяются в лечении. Однако они могут быть назначены в случае обнаружения бактериальной вторичной инфекции[63]. В основном пациенты получают симптоматическую и поддерживающую терапию[205]. Основной задачей лечения больных с острой дыхательной недостаточностью является поддержание достаточного уровня оксигенации организма, поскольку недостаток кислорода может привести к необратимым нарушениям в работе жизненно важных органов и летальному исходу[49]. В тяжёлых случаях лечение направлено на поддержание жизненно важных функций организма.
Если лечение в стационаре по каким-либо причинам невозможно, в лёгких случаях без тревожных признаков и при отсутствии хронических болезней допустим уход за больным в домашних условиях. Однако при наличии одышки, кровохарканья, повышенного выделения мокроты, признаков гастроэнтерита или изменениях психического состояния показана госпитализация[74].
ВОЗ также предупреждает, что курение, применение народных средств, в том числе на основе трав, и самолечение, включая антибиотики, никак не помогут бороться с инфекцией, но могут нанести вред здоровью[47].
По состоянию на июль 2022 года существуют доказательства высокой (отмечены "H") или средней степени достоверности по положительному влиянию на следующие события [206][207]:
- Уменьшение смертности: системные кортикостероиды (+/- ингибиторы ИЛ-6), ингибиторы янус-киназыH
- Риск ИВЛ: ингибиторы ИЛ-6 (+/- системные кортикостероиды)H
- Риск госпитализации: молнупиравир, нирматрелвир/ритонавир
- Продолжительность госпитализации: ингибиторы янус-киназы и витамин D ( имеют прямые доказательства эффективности), а также системные кортикостероиды + ингибиторы ИЛ-6
- Срок клинического выздоровления: молнупиравир
- Срок ИВЛ: игибиторы янус-киназ.
Также имеются доказательства низкого качества о возможной эффективности по тем или иным событиям следующих препаратов (групп препаратов): средства от вирусных гепатитов, азитромицин, цефепим, доксициклин, солевые растворы, фавипиравир, антикоагулянты в терапевтических дозах (возможно, уменьшают риск тромбоза, но при этом могут повышать риск кровотечений), ремдесивир и ингибиторы протеинкиназы (при этом эта группа средств имеет доказанный вред в виде негативного профиля безопасности).[206]
Поддерживающее лечение
[править | править код]Пациентам со случаями средней тяжести заболевания и с тяжёлыми случаями требуется поддерживающее лечение и кислородная терапия[91]. Всемирная организация здравоохранения рекомендует всем странам обеспечить доступность устройств для измерения уровня кислорода в крови и медицинских устройств кислородной терапии[208]. Острый респираторный дистресс-синдром предполагает механическую вентиляцию лёгких. В более тяжёлых случаях применяется экстракорпоральная мембранная оксигенация, которая является сложным и комплексным методом поддержки пациентов при острой гипоксической дыхательной недостаточности. Этот метод применяется и при тяжёлых формах сердечной недостаточности, которая также может возникнуть на фоне инфекции SARS-CoV-2[209]. Пациенты, выжившие после критического состояния, острого респираторного дистресс-синдрома или экстракорпоральной мембранной оксигенации, обычно проходят длительный этап реабилитации и могут провести больше времени в стационаре[210].
Всемирная организация здравоохранения опубликовала руководство по ведению тяжелобольных в случае подозрения на новый коронавирус[211]. В Кокрановском сотрудничестве также была подготовлена специальная тематическая подборка доказательной базы в соответствии с рекомендациями ВОЗ. Подборка включает в себя информацию по жидкостной реанимации и применению вазопрессоров, по механической вентиляции лёгких и её отмене, по лечению гипоксии, по фармакологическому лечению и по питанию в отделениях реанимации[212].
Экстракорпоральная мембранная оксигенация
[править | править код]При экстракорпоральной мембранной оксигенации (ЭКМО) венозная кровь перенаправляется в специальный аппарат с мембранами, по сути представляющими собой искусственные лёгкие. Кровь насыщается кислородом и из неё удаляется углекислый газ, а затем она снова возвращается в другую вену или артерию. По текущим данным данный метод помогает снизить летальность среди пациентов с острым респираторным дистресс-синдромом[213].
Однако сам по себе метод является ресурсоёмким и дорогостоящим способом поддержания жизни, а в числе осложнений возможны больничные инфекции. Хотя он может помочь при дыхательной или сердечной недостаточности, он не поможет в случае множественного отказа органов или септического шока. Поскольку на текущий момент неизвестны соотношения разных причин смерти, сложно оценить возможную пользу в целом от применения ЭКМО при COVID-19[213]. Согласно когортному исследованию Организации экстракорпорального жизнеобеспечения среди пациентов с COVID-19 на 90-й день с начала терапии внутрибольничная смертность составила 38 %. В наиболее большом рандимизированном исследовании применения ЭКМО при остром повреждении лёгких смертность на 60-й день составляла 35 % против 46 % в контрольной группе. Предварительные данные указывают на потенциальную пользу применения ЭКМО в случаях COVID-19[210].
В условиях эпидемии применение ЭКМО ограничено, как и в случае пандемии. В странах с малыми ресурсами в таких случаях больше жизней может быть спасено применением устройств для измерения уровня кислорода в крови и терапией кислородом[213].
Лечение кортикостероидами
[править | править код]SARS-CoV, MERS-CoV и SARS-CoV-2 приводят к большому выбросу цитокинов[196], вызывая сильный иммунный ответ[214]. Иммунный ответ является одной из причин возникновения острого повреждения лёгких и острого респираторного дистресс-синдрома[214]. В начале пандемии Китаем применялись кортикостероиды, однако ВОЗ не рекомендовала их использование вне РКИ из-за отсутствия доказательств возможной эффективности[214], китайская же команда медиков апеллировала, утверждая, что малые дозы помогают снизить смертность[215]. Согласно предварительным результатам исследования RECOVERY, проведённого в Великобритании, дексаметазон помогает на треть снизить смертность пациентов, находящихся на искусственной вентиляции лёгких, и на пятую часть — среди пациентов, которым требуется кислородная терапия[216]. Метаанализ и систематический обзор лечения COVID-19 различными препаратами показывает, что глюкокортикостероиды, вероятно, всё же снижают смертность и риск необходимости механической вентиляции лёгких среди пациентов в сравнении с обычным уходом за больным[217]. Однако 1707 пациентов в исследовании не подошли для рандомизации, а данные о причинах отказа отсутствуют, поэтому есть некоторая неопределённость по части пациентов с сопутствующими заболеваниями[218].
Экспериментальное лечение
[править | править код]Хотя на практике применяются нелицензированные препараты и экспериментальные терапии, например, с применением противовирусных средств, подобное лечение должно проходить в рамках этически обоснованных клинических исследований[74]. Исследования серий случаев могут быть предвзятыми, что может создать ложное ощущение безопасности и эффективности экспериментальных терапий[139]. Критически важным является применение средств, обоснованных как научными исследованиями, так и этически[219][220]. ВОЗ подготовила протокол для проведения рандомизированных контролируемых исследований[208]. Проводимые исследования должны быть высококачественными, низкое качество исследований приводит к пустой трате ресурсов и по определению не является этичным[221]. Применение же средств с недоказанной эффективностью может нанести вред пациентам, находящимся в критическом состоянии[220]. Например, хлорохин, гидроксихлорохин, азитромицин, а также лопинавир и ритонавир ассоциируются с потенциальным повышением риска смерти из-за проблем с сердцем[74][222].
Назначения терапий должны основываться не на гипотезах, а на клинических исследованиях, подтверждающих эффективность. Гипотезы же могут являться основанием для проведения спланированного клинического испытания[77]. ВОЗ считает этически допустимым индивидуальное применение экспериментальных терапий вне клинических исследований в связи с экстренной ситуацией, если пациент был проинформирован и дал своё согласие. Подобные терапии должны проходить под наблюдением, а результаты должны быть задокументированы и предоставлены научному и медицинскому сообществу[223].
Неэффективные лекарства
[править | править код]В метаанализе The LIVING Project проведён обзор исследований терапий по различным критериям, в числе которых снижение смертности от всех причин на 20 %, снижение риска серьёзных осложнений на 20 % и снижение риска механической вентиляции лёгких на 20 %. Согласно метаанализу есть доказательства неэффективности гидроксихлорохина и комбинации лопинавира и ритонавира в снижении смертности от всех причин и снижения риска серьёзных осложнений. Комбинация лопинавира и ритонавира также неэффективна по части снижения риска необходимости механической вентиляции лёгких. Нет доказательств эффективности или неэффективности по сравнению со стандартным уходом для следующих средств: интерферон β-1a и колхицин[224].
Лопинавир/Ритонавир
[править | править код]Не имеет преимуществ перед стандартным лечением (поддерживающей терапией) ни в монотерапии, ни в сочетании с умифеновиром или интерферонами, при этом значительно повышает риск побочных эффектов[225][226].
Гидроксихлорохин
[править | править код]По опыту лечения малярии и системной красной волчанки хлорохина и гидроксихлорохина, оба препарата относительно хорошо переносятся пациентами, однако обладают серьёзными побочными эффектами в менее 10 % случаев, среди которых пролонгация QT[англ.], гипогликемия, психоневрологические побочные эффекты и ретинопатия[94]. Ранние результаты лечения этими препаратами показали обнадёживающие результаты, в свете чего их использование получило одобрение Дональда Трампа[227], впоследствии же метаанализ и систематический обзор исследований применения гидроксихлорохина показал, что он не снижает смертность среди госпитализированных пациентов. Однако в комбинации с азитромицином он, наоборот, увеличивает смертность[228]. Применение аминохинолинов в лечении COVID-19 бесперспективно, если только не появятся новые высококачественные исследования с иными результатами[227]. Когортное исследование пациентов с ревматическими нарушениями, принимавших гидроксихлорохин, не обнаружило какого-либо профилактического эффекта[229]. Аналогичные результаты показало рандомизированное исследование профилактики после возможного заражения, при этом в группе гидроксихлорохина чаще наблюдались побочные эффекты[230].
Азитромицин
[править | править код]По результатам семи исследований с участием 8822 пациентов было выявлено, что азитромицин не влияет на смертность, риск и продолжительность ИВЛ и продолжительность госпитализации. Поэтому лечение азитромицином COVID-19 не оправдано из-за недостаточной эффективности и высокого риска формирования антибиотикорезистентности[231].
Реконвалесцентная плазма
[править | править код]Иммунная система производит антитела, которые помогают в борьбе с вирусом. Реконвалесцентная плазма содержит антитела и может использоваться в целях пассивной иммунизации других людей путём переливания, имеется успешный опыт использования подобной практики в лечении некоторых вирусных заболеваний[232]. Кокрейновский мета-анализ по реконвалесцентной плазме утверждает на основании восьми РКИ, оценивающих эффективность и безопасность плазмы выздоравливающих, что с высокой степенью достоверности реконвалесцентная плазма не влияет или практически не влияет ни на смертность в течение 28 дней, ни на клиническое улучшение больных COVID-19 средней или тяжёлой степени тяжести[233].
Центры по контролю и профилактике заболеваний США рекомендуют не использовать реконвалесцентную плазму с низкими титрами антител, плазму с высокими титрами рекомендуется не использовать у госпитализированных больных без нарушений в работе иммунной системы (за исключением применения в рамках клинических испытаний среди пациентов, которым не требуется механическая вентиляция лёгких). Для каких-либо рекомендаций за или против применения среди негоспитализированных пациентов или среди больных с нарушениями работы иммунной системы пока недостаточно данных[234].
Постковидный синдром
[править | править код]Иногда в результате перенесённого заболевания возникают долговременные осложнения, получившие название постковидный синдром[235][236][237]. Точного определения постковидного синдрома нет[62]. Согласно статистике Великобритании примерно у каждого пятого больного с подтверждённым диагнозом симптомы длились 5 недель или дольше, а у каждого 10-го — 12 недель и дольше[238]. Обычно постковидный синдром определяется как симптомы длительностью более 2 месяцев[62]. Симптомы могут включать в себя[239][240]:
- усталость;
- одышку;
- боли или ощущение сдавливания в груди;
- проблемы с памятью и концентрацией внимания;
- проблемы со сном;
- учащённое сердцебиение;
- головокружение;
- ощущения покалывания;
- боли в суставах;
- депрессия и тревожность;
- звон или болевые ощущения в ушах;
- боли в животе, диарея, потеря аппетита;
- высокая температура тела, кашель, головные боли, боль в горле, изменения обоняния или вкуса;
- сыпь;
- потерю волос.
Мультисистемный воспалительный синдром, связанный с COVID-19
[править | править код]Этот раздел статьи ещё не написан. |
Самостоятельная реабилитация
[править | править код]После перенесённой тяжёлой формы COVID-19 некоторым может потребоваться реабилитация на дому. Реабилитационные мероприятия могут включать в себя методы купирования одышки, выполнение повседневных действий, определённые физические упражнения, восстановление проблем, связанных с голосом или с приёмом пищи, преодоление трудностей, связанных с памятью или мышлением и решение проблем, связанных со стрессом. Врач при выписке может назначить индивидуальные рекомендации по реабилитации, а помощь может оказываться семьёй или друзьями[241].
При некоторых состояниях во время реабилитации может потребоваться обращение к врачу. Согласно ВОЗ, обращение к врачу требуется если[241]:
- одышка не снижается, несмотря на использование методов контроля дыхания в состоянии покоя;
- сильная одышка возникает при выполнении минимальной физической активности даже в положениях, предполагающих облегчение одышки;
- нет видимого улучшения умственных процессов и снижения усталости, в результате чего затрудняется повседневная деятельность или не получается вернуться к служебных обязанностям;
- возникают симптомы тошноты, головокружения, сильной одышки, ощущения липкой кожи, повышенного потоотделения, ощущения сдавливания в груди или если усиливаются боли.
Прогноз
[править | править код]| Страна | Летальность |
|---|---|
| Италия | 11,7 % |
| Испания | 8,7 % |
| Великобритания | 7,1 % |
| Иран | 6,5 % |
| Китай | 2,3 %[Прим. к табл. 1] |
| США | 1,7 % |
| Германия | 1 % |
| Австралия | 0,4 % |
| |
Летальность и тяжесть заболевания связаны с возрастом пациентов и наличием сопутствующих заболеваний[242]. Основной причиной летальных исходов является дыхательная недостаточность, развивающаяся на фоне острого респираторного дистресс-синдрома[74]. Также выздоровлению могут препятствовать шок и острая почечная недостаточность[243].
Согласно анализу 44 672 подтверждённых случаев в Китае (из общего числа в 72 314 случаев по данным с 31 декабря 2019 года по 11 февраля 2020 года), летальность составляла 2,3 %. Среди погибших было больше пожилых людей возрастом от 60 лет и людей с хроническими болезнями. Среди критически больных летальность составляла 49 %[74][244]. Итоговая летальность среди пациентов без сопутствующих заболеваний в Китае была намного ниже и составляла 0,9 %[108].
Уровень летальности может отличаться между странами, в некоторых странах уровень летальности оказался выше, чем в Китае. В целом по миру по состоянию на 8 апреля он оценивался примерно в 5,85 %[74]. Летальность среди госпитализированных варьируется от 4 % до 11 %[144]. На различия между странами могут влиять различные факторы[74]. Например, высокая летальность в Италии в начале пандемии частично объясняется большим количеством пожилого населения в стране[245].
В сравнении с тяжёлым острым респираторным синдромом и ближневосточным респираторным синдромом летальность у COVID-19 намного ниже. Однако заболевание COVID-19 легче распространяется и уже отняло намного больше жизней[74].
Факторы риска
[править | править код]В число факторов, способствующих большей вероятности протекания болезни в тяжёлой форме, входят:
- пожилой возраст[243];
- мужской пол[246];
- диабет[63];
- ожирение[243];
- курение в анамнезе[243];
- хронические заболевания лёгких[108] (ХОБЛ)[243];
- сердечные заболевания[63] (ишемическая болезнь)[243];
- гипертония[108][243];
- хронические заболевания почек[243][108];
- хронические заболевания печени[243];
- злокачественные новообразования[243];
- ВИЧ-инфекция[247]
Астма, судя по всему, не является фактором риска для COVID-19[248][249], по данным же Центров по контролю и профилактике заболеваний США факторами риска могут оказаться астма средней тяжести и тяжёлая форма[250].
Беременность является фактором риска в случае тяжёлого течения заболевания — чаще требуется интенсивная терапия, при отсутствии же тяжёлого течения заболевание проходит легче, чем у небеременных. При этом важно учитывать, что беременные женщины и новорождённые младенцы могут с большей вероятностью нуждаться в специализированной помощи вне зависимости от COVID-19[251].
Согласно систематическому обзору желудочно-кишечных проявлений наличие симптомов гастроэнтерита повышает риск развития тяжёлого или критического состояния, а также острого респираторного дистресс-синдрома[252].
Из сердечных заболеваний риск смерти повышают коронарная недостаточность, сердечная недостаточность и аритмии[253].
Курение является фактором риска для многих инфекционных и неинфекционных заболеваний, в том числе для респираторных[254]. Исследования показывают, что у курильщиков более высокий риск развития тяжёлой формы COVID-19 и летального исхода[255]. Возможно, что повышенный риск развития тяжёлого заболевания у мужчин также связан с тем, что мужчины чаще курят, нежели женщины[243]. Шансы на прогрессирование до тяжёлой формы заболевания увеличиваются у людей с более длительной историей курения. Возможно, это связано с тем, что длительное курение может привести к развитию хронической обструктивной болезни лёгких (ХОБЛ). Сама по себе ХОБЛ значительно увеличивает риск развития тяжёлой формы[256].
Учёные также выявили, что примерно у 10 % больных с угрожающей жизни формой заболевания обнаруживаются антитела к интерферону, в 95 % случаев среди мужчин. Эксперименты подтвердили, что эти антитела блокируют работу интерферона I типа. Ещё у 3,5 % человек обнаруживаются мутации 13 различных генов, которые играют критическую роль в защите от вирусов гриппа. В обоих случаях нарушения связаны с выработкой и работой набора из 17 белков из группы интерферонов I типа, защищающих клетки и организм в целом от вирусов[257].
Экспериментальные терапии и направления исследований
[править | править код]В целях определения эффективных терапий ВОЗ запустила международное исследование Solidarity, которое будет изучать эффективность применения различных терапий по сравнению с обычным поддерживающим лечением[258]. Результаты исследования с участием более 30 стран были опубликованы в виде препринта и проходят этап рецензирования[259].
Противовирусные средства
[править | править код]Разработка противовирусных средств предполагает прерывание репликации вируса на каком-либо из этапов его жизненного цикла, при этом не уничтожая сами клетки человеческого тела. Вирусы быстро размножаются, часто мутируют и легко адаптируются, развивая в конечном итоге нечувствительность к лекарствам и вакцинам. По этой причине разработка противовирусных средств очень затруднена[260]. Ведутся клинические испытания различных противовирусных средств[261].
Согласно систематическому обзору от января 2022 года некоторые антивирусные средства могут улучшать клинические исходы у пациентов, однако ни одно не показало эффективности по части снижения смертности[262].
Иммуномодуляторы
[править | править код]Средства против синдрома высвобождения цитокинов
[править | править код]Тоцилизумаб и сарилумаб являются иммуносупрессорами, ингибируют интерлейкин-6, применяются при ревматологических нарушениях и в лечении цитокинового шторма. В случае COVID-19 испытываются на возможность снижения вызываемого вирусом цитокинового шторма и уменьшения риска осложнений. Однако решение о применении иммуносупрессоров является сложным и предполагает принятие взвешенного решения с учётом преимуществ противовоспалительного действия и негативного эффекта от вмешательства в работу иммунной системы. Против цитокинового шторма испытываются и другие препараты[74]. Предварительные выводы в небольшом ретроспективном обзоре лечения 21 пациента тоцилизумабом предполагали быстрое улучшение состояния тяжело и критически больных пациентов[263]. Рандомизированное слепое испытание тоцилизумаба среди больных с гипервоспалительными состояниями показало отсутствие эффективности как в снижении смертности, так и в предотвращении интубации, однако некоторые отличия по сравнению с группой плацебо были[264]. Другие два рандомизированных исследования показали возможное снижение рисков необходимости вентиляции лёгких и смерти по ходу течения заболевания, но на конечной выживаемости тоцилизумаб не сказался[265][266]. Данные исследования RECOVERY показали, что введение тоцилизумаба в дополнение к терапии дексаметазоном госпитализированным пациентам на кислороде дополнительно снижает риск смерти на 14 %, а продолжительность пребывания пациентов в больнице — на 5 полных дней[267].
Интерфероны
[править | править код]В начале пандемии проводились исследования с систематическим использование интерферонов, более поздние же исследования не смогли продемонстрировать эффективности интерферонов, а некоторые исследования предположили возможный вред при применении в тяжёлых случаях заболевания. Проводимые на раннем этапе пандемии исследования по применению интерферона альфа небольшие и не позволяют делать какие-либо выводы о возможности его применения. Интерфероны альфа и бета не рекомендуются к применению, за исключением контролируемых испытаний[268].
Другие иммунотерапии
[править | править код]Моноклональные антитела
[править | править код]Моноклональные антитела представляют собой потенциальный способ пассивной иммунизации, они могут связываться с шиповидными белками вируса, нейтрализуя его и препятствуя его вхождению в клетки организма[269][270]. В то время как вакцины являются лучшим средством профилактики, моноклональные антитела могут оказаться полезными для определённых уязвимых групп населения, например, в случаях, когда пациенты входят в группы риска и не были вакцинированы, или если они заболели в период после вакцинации, когда иммунитет ещё не успел сформироваться. Недостатком моноклональных антител является то, что они могут дать лишь временную защиту и затратны в производстве[270].
Среди групп риска в лёгких и среднетяжёлых случаях, когда высок риск госпитализации, ВОЗ рекомендует применение моноклональных антител. В 2021 году рекомендовался казиривимаб/имдевимаб, в 2022 году к рекомендациям добавился альтернативный препарат — сотровимаб[65].
Средства от гиперкоагуляции
[править | править код]COVID-19 может вызывать различные нарушения, связанные с тромбоэмболией. Антикоагулянты используются в лечении и предотвращении подобных нарушений[271]. При коагулопатиях, связанных с COVID-19, часто применяют терапию антикоагулянами, чаще всего используется гепарин, при этом нередко сообщается о гепарином-индуцированной тромбоцитопении[272]. Поскольку интенсивная терапия антикоагулянтами может приводить к кровотечениям, риск тромботических нарушений сам по себе не является оправданием для использования данного вида терапии. Существующие руководства опираются в основном на экспертные мнения и могут значительно отличаться друг от друга, в том числе по профилактике или лечению, однако в одном эксперты сходятся — в необходимости качественных рандомизированных испытаний для определения подходящей дозировки в случаях COVID-19[273]. Ретроспективный анализ 2773 пациентов с COVID-19 показал значительное снижение внутрибольничной смертности среди больных, которым требовалась механическая вентиляция лёгких, если им назначалась терапия антикоагулянтами[99]. Рандомизированное исследование REMAP-CAP было досрочно прекращено и показало обратные результаты для пациентов с тяжёлым состоянием, которым требовалась интенсивная терапия: лечение антикоагулянтами не влияло на исходы, но приводило к кровотечениям[274].
Некоторые руководства предлагают использовать антикоагулянты для профилактики тромбообразования среди пациентов с COVID-19, однако по состоянию на начало октября было недостаточно доказательств для определения соотношения возможных рисков и пользы среди госпитализированных пациентов[271].
Сравнение COVID-19 с гриппом
[править | править код]
Вирусы гриппа и COVID-19 распространяются мелкими каплями, возникающими при кашле, чиханье или разговоре, после чего капли могут попасть в нос или рот находящихся поблизости людей или могут попасть в лёгкие на вдохе, при оседании на предметах вирус может быть занесён также контактным путём при последующем прикосновении к носу, рту или глазам[275]. В случае гриппа важную роль играет распространение болезни среди детей, а COVID-19 заражает, прежде всего, взрослых, от которых уже заражаются дети, как показывают предварительные данные обследования китайских домохозяйств[276][277]. Заболевания различаются по контагиозности, при сезонном гриппе от одного больного заражаются примерно 1,3 человека (индекс репродукции R = 1,28), при COVID-19 больной распространяет заболевание на 2—2,5 человека[278].
Симптомы у заболеваний схожие, но при COVID-19 может возникать потеря обоняния или вкуса, при гриппе же потеря обоняния или вкуса обычно не происходит. Проблемы с дыханием могут быть при обоих заболеваниях, но при гриппе они менее вероятны и ассоциируются с пневмонией. При COVID-19 возможен пониженный уровень кислорода даже при бессимптомном течении заболевания[275].
Оба заболевания могут протекать как в лёгкой, так и в тяжёлой форме, иногда приводя к смертельным исходам[279]. При обоих заболеваниях возможны различные осложнения, начиная от пневмонии и дыхательной недостаточности и заканчивая полиорганной недостаточностью и сепсисом, но в случае COVID-19 могут образовываться сгустки в венах и артериях лёгких, сердца, ног и мозга, а у детей есть риск возникновения мультисистемного воспалительного синдрома. В случаях обоих заболеваний в группах риска находятся пожилые люди и люди с сопутствующими заболеваниями, но при гриппе в группу риска также входят дети[275]. Помимо поражения лёгких при COVID-19 выше риск дисфункции других органов, среди которых по значимости выделяются почки, возможны также длительные последствия и заболевания, требующие постоянного лечения[280][281]. В случаях COVID-19 риск госпитализации и смерти выше, чем при гриппе, особенно у людей, входящих в группы риска[275], а также выше затраты на систему здравоохранения[280].
В обоих случаях лечение направлено на облегчение симптомов, а в тяжёлых случаях может потребоваться госпитализация и поддерживающее лечение, например, механическая вентиляция лёгких[279]. COVID-19 нередко пытаются сравнивать с гриппом, однако накапливающиеся научные данные показывают, что COVID-19 опаснее гриппа для госпитализированных пациентов[281].
Терминология
[править | править код]11 февраля 2020 года Всемирная организация по здравоохранению дала заболеванию официальное название — COVID-19[282]. Заболеваниям, вызываемым вирусами, названия даются в целях обеспечения возможности обсуждения распространения, способов передачи, профилактики, тяжести заболевания и методов лечения[283]. COVID-19 — сокращённо от «COronaVIrus Disease» — «заболевание, вызванное коронавирусом». В этом названии «СО» означает «корона» (corona), «VI» — «вирус» (virus), «D» — «болезнь» (disease), а «19» — год, в котором было выявлено впервые заболевание (сообщено в ВОЗ 31 декабря 2019 года[284]).
Вирус же, вызывающий заболевание, называется по-другому — SARS-CoV-2. Такое название дано, поскольку вирус генетически схож с вирусом SARS-CoV, который в 2003 году был ответственен за вспышку тяжёлого острого респираторного синдрома в Китае. Однако часто используются формулировки «вирус COVID-19», «коронавирусная инфекция COVID-19» или «вирус, вызывающий COVID-19». Тем не менее название заболевания не является названием вируса и не предназначено для замещения названия SARS-CoV-2, данного Международным комитетом по таксономии[283].
В русском языке также употребляется название «ковид»[285]. Оно стало популярным во второй волне пандемии, частично вытеснив использовавшееся неспециалистами во время первой волны слово «коронавирус» для обозначения заболевания[1]. Впоследствии слово «ковид» привело к словообразованию с появлением таких слов, как «ковидный», «ковидник», «ковидиот»[286] и «ковидарий»[1]. Лингвист Максим Кронгауз отмечает, что несмотря на отсутствие слова в словарях общего назначения, его можно использовать, руководствуясь узусом, то есть словоупотреблением[1].
Дезинформация
[править | править код]После первоначальной вспышки COVID-19 мистификации и дезинформация относительно происхождения, масштабов, профилактики, лечения и других аспектов заболевания быстро распространились в интернете[287][288][289]. Дезинформация может стоить человеческих жизней. Отсутствие достаточного уровня доверия и достоверной информации может негативно сказаться на диагностике, а кампании по иммунизации населения могут не достигнуть поставленных целей, и вирус продолжит циркулировать[290]. Также во время пандемии появилась проблема ковид-диссидентства. Ковид-диссидентами называют людей, которые не верят в существование вируса или сильно преуменьшают значимость проблемы. Такие люди могут не носить маски, не соблюдать дистанцию или предписания правительства, а при заболевании не сразу обращаться к врачам. Известны случаи, когда такие люди впоследствии лежали в реанимации или были при смерти, но уже ничего не могли изменить[291].
Решающее значение в борьбе с инфодемией, дезинформацией и слухами играет распространение точной и надёжной информации через платформы социальных медиа[292]. В совместном заявлении ВОЗ, ООН, ЮНИСЕФ и другие организации призвали страны-члены ООН разработать и реализовать планы по противодействию распространения инфодемии путём своевременного распространения точной информации, основанной на научных данных и доказательствах, среди всех сообществ, особенно среди людей, входящих в группы риска, а также путём борьбы с дезинформацией, проявляя при этом уважение к свободе выражения мнений[290].
См. также
[править | править код]- Исследование RECOVERY
- Тяжёлый острый респираторный синдром
- Ближневосточный респираторный синдром
- Острая респираторная вирусная инфекция
- Обновляющийся каталог рекомендаций eCOVID-19
Примечания
[править | править код]- ↑ 1 2 3 4 Максим Кронгауз. Входит или не входит: стало ли слово «ковид» частью языка? nplus1.ru. Дата обращения: 21 января 2021. Архивировано 16 января 2021 года.
- ↑ Huang C., Wang Y., Li X., Ren L., Zhao J., Hu Y., Zhang L., Fan G., Xu J., Gu X. et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China (англ.) // The Lancet / R. Horton — Elsevier BV, 2020. — Vol. 395, Iss. 10223. — P. 497—506. — ISSN 0140-6736; 1474-547X — doi:10.1016/S0140-6736(20)30183-5 — PMID:31986264
- ↑ https://www.cdc.gov.tw/Category/Page/vleOMKqwuEbIMgqaTeXG8A (кит. тайв.)
- ↑ 1 2 3 4 5 6 7 8 9 10 https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)30183-5/fulltext
- ↑ 1 2 https://www.cdc.gov.tw/Disease/SubIndex/N6XvFa1YP9CXYdB0kNSA9A (кит. тайв.)
- ↑ https://www.webmd.com/lung/covid19-digestive-symptoms#1
- ↑ 1 2 https://www.the-scientist.com/news-opinion/lost-smell-and-taste-hint-covid-19-can-target-the-nervous-system-67312
- ↑ https://www.livescience.com/silent-hypoxia-killing-covid-19-coronavirus-patients.html
- ↑ https://www.cdc.gov/coronavirus/2019-ncov/hcp/clinical-criteria.html
- ↑ https://www.businessinsider.com/covid-19-symptoms-cdc-list-2020-4
- ↑ 1 2 https://www.healthline.com/health-news/the-covid-19-symptoms-most-people-could-miss
- ↑ 1 2 https://www.bloomberg.com/news/features/2020-05-11/all-the-covid-19-symptoms-you-didn-t-know-about?srnd=premium&sref=IjU66rxU
- ↑ https://www.forbes.com/sites/alexandrasternlicht/2020/04/22/covid-toes-doctors-identify-newest-symptom-of-coronavirus/#46005a491048
- ↑ 1 2 3 4 https://www.nbcnews.com/health/health-news/scientists-warn-potential-wave-covid-linked-brain-damage-n1233150
- ↑ https://www.usnews.com/news/health-news/articles/2020-07-15/another-covid-19-symptom-joins-the-list-mouth-rash
- ↑ https://pubmed.ncbi.nlm.nih.gov/33988001/ — PMID:33988001
- ↑ https://pubmed.ncbi.nlm.nih.gov/33742540/ — PMID:33742540
- ↑ 1 2 Ryu J. K., Yan Z., Montano M., Sozmen E. G., Dixit K., Suryawanshi R. K., Matsui Y., Helmy E., Kaushal P., Makanani S. K. et al. Fibrin drives thromboinflammation and neuropathology in COVID-19 (англ.) // Nature / M. Skipper — NPG, Springer Science+Business Media, 2024. — ISSN 1476-4687; 0028-0836 — doi:10.1038/S41586-024-07873-4
- ↑ https://www.who.int/emergencies/diseases/novel-coronavirus-2019/technical-guidance/naming-the-coronavirus-disease-(covid-2019)-and-the-virus-that-causes-it
- ↑ V'kovski P., Kratzel A., Steiner S., Stalder H., Thiel V. Coronavirus biology and replication: implications for SARS-CoV-2 (англ.) // Nature Reviews Microbiology — United Kingdom: NPG, 2020. — ISSN 1740-1534; 1740-1526 — doi:10.1038/S41579-020-00468-6 — PMID:33116300
- ↑ 1 2 3 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8142517/
- ↑ https://journal.chestnet.org/article/S0012-3692(21)00689-9/fulltext
- ↑ https://www.cnn.com/2020/10/04/health/covid-trump-drugs-remdesivir-dexamethasone-explainer/index.html
- ↑ https://www.bioworld.com/articles/433331-increasing-number-of-biopharma-drugs-target-covid-19-as-virus-spreads
- ↑ https://clinicaltrials.gov/ct2/show/NCT04268537
- ↑ https://www.medrxiv.org/content/10.1101/2020.04.17.20064444v1.full.pdf
- ↑ https://clinicaltrials.gov/ct2/show/NCT04327388
- ↑ https://www.statnews.com/2020/10/12/understanding-dexamethasone-the-steroid-used-to-treat-trumps-covid-19/
- ↑ https://www.wsj.com/articles/national-study-finds-convalescent-plasma-to-treat-covid-19-is-safe-11589453869?mod=hp_lead_pos5
- ↑ https://www.cbsnews.com/news/coronavirus-antibodies-blood-plasma-therapy-60-minutes-2020-05-31/
- ↑ https://www.who.int/publications-detail-redirect/WHO-2019-nCoV-Policy_Brief-Clinical-2022.1
- ↑ https://www.prnewswire.com/in/news-releases/glenmark-becomes-the-first-pharmaceutical-company-in-india-to-receive-regulatory-approval-for-oral-antiviral-favipiravir-for-the-treatment-of-mild-to-moderate-covid-19-855346546.html
- ↑ https://www.sciencedirect.com/science/article/pii/S0091674920307387
- ↑ https://www.statnews.com/2021/01/23/colchicine-gout-drug-shows-promise-for-covid-19/
- ↑ https://jamanetwork.com/journals/jama/fullarticle/2773108
- ↑ Horby P. W., Mafham M., Peto L., Campbell M., Pessoa-Amorim G., Spata E., Staplin N., Emberson J. R., Prudon B., Hine P. и др. Casirivimab and imdevimab in patients admitted to hospital with COVID-19 (RECOVERY): a randomised, controlled, open-label, platform trial — 2021. — doi:10.1101/2021.06.15.21258542
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 https://emedicine.medscape.com/article/2500114-treatment#d14
- ↑ https://www.nature.com/articles/s41422-021-00570-1
- ↑ https://www.shine.cn/news/metro/2301295583/
- ↑ Медицинская реабилитация детей, перенесших COVID19 в режиме дистанционного дневного стационара с использованием цифровых технологий. Временное методическое руководство № 71 (PDF). Департамент здравоохранения города Москвы (2020). Дата обращения: 27 ноября 2021. Архивировано 2 мая 2021 года.
- ↑ 1 2 Novel coronavirus (2019-nCoV) (англ.). WHO/Europe. WHO (9 марта 2020). Дата обращения: 9 марта 2020. Архивировано 18 апреля 2020 года.
- ↑ 1 2 Coronavirus disease 2019 (COVID-19) - Symptoms, diagnosis and treatment | BMJ Best Practice (англ.). BMJ Best Practices. Дата обращения: 19 ноября 2021. Архивировано 19 ноября 2021 года.
- ↑ Коронавирусная инфекция 2019-nCoV внесена в перечень опасных заболеваний // Минздрав России. — 2020. — 2 февраля. — Дата обращения: 28.11.2021.
- ↑ 1 2 David L. Heymann, Nahoko Shindo. COVID-19: what is next for public health? (англ.) // The Lancet. — Elsevier, 2020. — 13 February. — ISSN 1474-547X 0140-6736, 1474-547X. — doi:10.1016/S0140-6736(20)30374-3.
- ↑ 1 2 3 Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Временные методические рекомендации. Минздрав России (3 марта 2020). Дата обращения: 5 мая 2022. Архивировано 25 декабря 2021 года.
- ↑ Clinical management of severe acute respiratory infection when novel coronavirus (2019-nCoV) infection is suspected: interim guidance, 28 January 2020 (англ.). WHO (28 января 2020). Дата обращения: 28 ноября 2021. Архивировано 25 ноября 2021 года.
- ↑ 1 2 3 4 5 Вопросы и ответы о COVID-19. ВОЗ. Дата обращения: 1 марта 2020. Архивировано 25 апреля 2020 года.
- ↑ 1 2 Wim Trypsteen, Jolien Van Cleemput, Willem van Snippenberg, Sarah Gerlo, Linos Vandekerckhove. On the whereabouts of SARS-CoV-2 in the human body: A systematic review (англ.) // PLOS Pathogens. — 2020. — 30 October (vol. 16, iss. 10). — P. e1009037. — ISSN 1553-7374. — doi:10.1371/journal.ppat.1009037. Архивировано 4 мая 2022 года.
- ↑ 1 2 С. Н. Авдеев. Практические рекомендации по кислородотерапии и респираторной поддержке пациентов с COVID-19 на дореанимационном этапе : [рус.] : [арх. 29 июля 2020] / С. Н. Авдеев, Н. А. Царева, З. М. Мержоева … [и др.] // Пульмонология. — 2020. — Т. 30, № 2 (2 июня). — С. 151—163. — ISSN 2541-9617.
- ↑ Коронавирусная болезнь 2019 (COVID-19) - Симптомы, диагностика и лечение. BMJ Best Practices (21 декабря 2020). Дата обращения: 17 января 2021. Архивировано 19 января 2021 года. (требуется подписка)
- ↑ 1 2 Вопросы и ответы о COVID-19. ВОЗ. Дата обращения: 10 августа 2020. Архивировано 25 апреля 2020 года.
- ↑ Часто задаваемые вопросы об использовании масок для профилактики COVID-19. Всемирная организация здравоохранения (1 декабря 2020). Дата обращения: 19 июня 2021. Архивировано 19 июня 2021 года.
- ↑ Qiao Liu, Chenyuan Qin, Min Liu, Jue Liu. Effectiveness and safety of SARS-CoV-2 vaccine in real-world studies: a systematic review and meta-analysis (англ.) // Infectious Diseases of Poverty. — 2021. — 14 November (vol. 10, iss. 1). — P. 132. — ISSN 2049-9957. — doi:10.1186/s40249-021-00915-3. — PMID 34776011. Архивировано 30 ноября 2021 года.
- ↑ Qiao Liu, Chenyuan Qin, Min Liu, Jue Liu. Effectiveness and safety of SARS-CoV-2 vaccine in real-world studies: a systematic review and meta-analysis (англ.) // Infectious Diseases of Poverty. — 2021. — 14 November (vol. 10, iss. 1). — P. 132. — ISSN 2049-9957. — doi:10.1186/s40249-021-00915-3. Архивировано 30 ноября 2021 года.
- ↑ Поиск вакцины против COVID-19. ВОЗ. Дата обращения: 19 июня 2021. Архивировано 19 марта 2021 года.
- ↑ Harald Brüssow, Sophie Zuber. Can a combination of vaccination and face mask wearing contain the COVID-19 pandemic? (англ.) // Microbial Biotechnology. — 2021. — 28 December. — ISSN 1751-7915. — doi:10.1111/1751-7915.13997. Архивировано 2 февраля 2022 года.
- ↑ Hisham Ahmed Mushtaq, Anwar Khedr, Thoyaja Koritala, Brian N. Bartlett, Nitesh K. Jain. A review of adverse effects of COVID-19 vaccines (англ.) // Le Infezioni in Medicina. — 2022. — 1 March (vol. 30, iss. 1). — P. 1–10. — ISSN 2532-8689. — doi:10.53854/liim-3001-1. — PMID 35350266.
- ↑ Глыбочко П.В., Фомин В.В., Авдеев С.Н. и др. Клиническая характеристика 1007 больных тяжелой SARS-CoV-2 пневмонией, нуждавшихся в респираторной поддержке // Клиническая фармакология и терапия : научный журнал. — М.: ООО «Фармапресс», 2020. — 17 мая (т. 29, № 2). — С. 21—29. — ISSN 0869-5490. — doi:10.32756/0869-5490-2020-2-21-29. Архивировано 5 ноября 2020 года.
- ↑ Coronavirus disease 2019 (COVID-19) Situation Report – 46 (англ.). WHO (6 марта 2020). Дата обращения: 7 марта 2020. Архивировано 20 марта 2020 года.
- ↑ COVID-19: Questions and answers (англ.). UpToDate (январь 2022). Дата обращения: 18 февраля 2022. Архивировано 18 февраля 2022 года.
- ↑ 1 2 Multisystem inflammatory syndrome in children and adolescents temporally related to COVID-19 (англ.). WHO. Дата обращения: 18 мая 2020. Архивировано 15 мая 2020 года.
- ↑ 1 2 3 Petter Brodin. Immune determinants of COVID-19 disease presentation and severity (англ.) // Nature Medicine. — 2021. — January (vol. 27, iss. 1). — P. 28–33. — ISSN 1546-170X. — doi:10.1038/s41591-020-01202-8. Архивировано 17 января 2021 года.
- ↑ 1 2 3 4 Рекомендации ВОЗ для населения в связи c распространением нового коронавируса (2019-nCoV): мифы и ложные представления.
- ↑ Mudatsir Mudatsir, Jonny Karunia Fajar, Laksmi Wulandari, Gatot Soegiarto, Muhammad Ilmawan. Predictors of COVID-19 severity: a systematic review and meta-analysis (англ.) // F1000Research. — 2021. — 6 January (vol. 9). — P. 1107. — ISSN 2046-1402. — doi:10.12688/f1000research.26186.2. — PMID 33163160. Архивировано 29 декабря 2021 года.
- ↑ 1 2 WHO recommends two new drugs to treat COVID-19 (англ.). WHO recommends two new drugs to treat COVID-19. World Health Organization (14 января 2022). Дата обращения: 16 января 2022. Архивировано 16 января 2022 года.
- ↑ Prevention, Treatment of Novel Coronavirus (2019-nCoV) (англ.). Centers for Disease Control and Prevention (29 января 2020). Дата обращения: 29 января 2020. Архивировано 15 декабря 2019 года.
- ↑ Health topics : Coronavirus disease (COVID-19) (англ.). World Health Organization. Дата обращения: 12 декабря 2021. Архивировано 12 декабря 2021 года.
- ↑ 1 2 Coronavirus (англ.). Всемирная организация здравоохранения. Дата обращения: 9 декабря 2020. Архивировано 9 декабря 2020 года.
- ↑ Janine Makaronidis, Jessica Mok, Nyaladzi Balogun, Cormac G. Magee, Rumana Z. Omar. Seroprevalence of SARS-CoV-2 antibodies in people with an acute loss in their sense of smell and/or taste in a community-based population in London, UK: An observational cohort study (англ.) // PLOS Medicine. — 2020. — 1 October (vol. 17, iss. 10). — P. e1003358. — ISSN 1549-1676. — doi:10.1371/journal.pmed.1003358. Архивировано 4 мая 2022 года.
- ↑ Mark W. Tenforde. Symptom Duration and Risk Factors for Delayed Return to Usual Health Among Outpatients with COVID-19 in a Multistate Health Care Systems Network — United States, March–June 2020 (англ.) // MMWR. Morbidity and Mortality Weekly Report. — 2020. — 31 July (vol. 69). — ISSN 1545-861X 0149-2195, 1545-861X. — doi:10.15585/mmwr.mm6930e1. Архивировано 4 января 2021 года.
- ↑ Roy M. Anderson, Hans Heesterbeek, Don Klinkenberg, T. Déirdre Hollingsworth. How will country-based mitigation measures influence the course of the COVID-19 epidemic? (англ.) // Lancet (London, England). — 2020. — 21 March (vol. 395, iss. 10228). — P. 931—934. — ISSN 1474-547X. — doi:10.1016/S0140-6736(20)30567-5. Архивировано 15 апреля 2020 года.
- ↑ Beating Coronavirus: Flatten the Curve, Raise the Line — COVID-19: What You Need to Know (CME Eligible) (англ.). Coursera (апрель 2020). Дата обращения: 25 апреля 2020. Архивировано 22 мая 2020 года.
- ↑ Pneumonia of unknown cause – China. World Health Organization (5 января 2020). Дата обращения: 18 апреля 2020. Архивировано 18 апреля 2020 года.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 Nicholas J. Beeching, Tom E. Fletcher, Robert Fowler. COVID-19. BMJ Best Practices. BMJ Publishing Group (17 февраля 2020). Дата обращения: 22 февраля 2020. Архивировано 22 февраля 2020 года.
- ↑ Coronavirus disease 2019 (COVID-19) Situation Report – 39 (англ.). WHO (28 февраля 2020). Дата обращения: 29 февраля 2020. Архивировано 29 февраля 2020 года.
- ↑ 1 2 3 Coronavirus Disease 2019 (COVID-19) Situation Summary (англ.). Centers for Disease Control and Prevention (18 марта 2020). Дата обращения: 21 марта 2020. Архивировано 21 декабря 2021 года.
- ↑ 1 2 3 4 О.Ю. Реброва, В.В. Власов, С.Е. Бащинский, В.А. Аксёнов. TWIMC: Комментарий ОСДМ о коронавирусной инфекции. OСДМ (22 марта 2020). Дата обращения: 22 марта 2020. Архивировано 22 марта 2020 года.
- ↑ 1 2 3 Ben Hu, Hua Guo, Peng Zhou, Zheng-Li Shi. Characteristics of SARS-CoV-2 and COVID-19 (англ.) // Nature Reviews Microbiology. — 2020-10-06. — 6 October. — P. 1–14. — ISSN 1740-1534. — doi:10.1038/s41579-020-00459-7. Архивировано 31 декабря 2021 года.
- ↑ New Images of Novel Coronavirus SARS-CoV-2 Now Available. NIAID Now. U. S. National Institute of Allergy and Infectious Diseases (13 февраля 2020). Дата обращения: 4 марта 2020. Архивировано 22 февраля 2020 года.
- ↑ 1 2 3 Report of the WHO-China Joint Mission on Coronavirus Disease 2019 (COVID-19) (англ.). WHO (24 февраля 2020). Дата обращения: 4 марта 2020. Архивировано 29 февраля 2020 года.
- ↑ 1 2 Xiaolu Tang, Changcheng Wu, Xiang Li, Yuhe Song, Xinmin Yao. On the origin and continuing evolution of SARS-CoV-2 (англ.) // National Science Review. — 2020. — 3 March. — doi:10.1093/nsr/nwaa036. Архивировано 23 апреля 2020 года.
- ↑ 1 2 CDC. Basics of COVID-19 (англ.). COVID-19 and Your Health. U. S. Centers for Disease Control and Prevention (11 февраля 2020). Дата обращения: 25 ноября 2021. Архивировано 25 ноября 2021 года.
- ↑ 1 2 Davide Zella, Marta Giovanetti, Francesca Benedetti, Francesco Unali, Silvia Spoto. The variants question: What is the problem? (англ.) // Journal of Medical Virology. — 2021. — Vol. 93, iss. 12. — P. 6479–6485. — ISSN 1096-9071. — doi:10.1002/jmv.27196. Архивировано 27 ноября 2021 года.
- ↑ Diana Duong. Alpha, Beta, Delta, Gamma: What’s important to know about SARS-CoV-2 variants of concern? (англ.) // CMAJ : Canadian Medical Association Journal. — 2021. — 12 July (vol. 193, iss. 27). — P. E1059–E1060. — ISSN 0820-3946. — doi:10.1503/cmaj.1095949. Архивировано 21 ноября 2021 года.
- ↑ New coronavirus stable for hours on surfaces (англ.). National Institutes of Health (NIH). U.S. Department of Health and Human Services (17 марта 2020). Дата обращения: 21 марта 2020. Архивировано 23 марта 2020 года.
- ↑ Modes of transmission of virus causing COVID-19: implications for IPC precaution recommendations. World Health Organization (29 марта 2020). Дата обращения: 3 апреля 2020. Архивировано 3 апреля 2020 года.
- ↑ Yong Zhang, Cao Chen, Yang Song, Shuangli Zhu, Dongyan Wang. Excretion of SARS-CoV-2 through faecal specimens (англ.) // Emerging Microbes & Infections. — 2020. — 1 January (vol. 9, iss. 1). — P. 2501–2508. — ISSN 2222-1751. — doi:10.1080/22221751.2020.1844551. — PMID 33161824. Архивировано 3 марта 2021 года.
- ↑ 1 2 Coronavirus disease (COVID-19): How is it transmitted? (англ.). World Health Organization. Дата обращения: 20 декабря 2020. Архивировано 20 декабря 2020 года.
- ↑ 1 2 Pratha Sah, Meagan C. Fitzpatrick, Charlotte F. Zimmer, Elaheh Abdollahi, Lyndon Juden-Kelly. Asymptomatic SARS-CoV-2 infection: A systematic review and meta-analysis (англ.) // Proceedings of the National Academy of Sciences. — 2021. — 24 August (vol. 118, iss. 34). — ISSN 1091-6490 0027-8424, 1091-6490. — doi:10.1073/pnas.2109229118. — PMID 34376550. Архивировано 12 декабря 2021 года.
- ↑ Peter J. Halfmann, Masato Hatta, Shiho Chiba, Tadashi Maemura, Shufang Fan. Transmission of SARS-CoV-2 in Domestic Cats (англ.) // New England Journal of Medicine. — 2020. — 13 May. — ISSN 0028-4793. — doi:10.1056/NEJMc2013400.
- ↑ 1 2 Disease background of COVID-19 (англ.). European Centre for Disease Prevention and Control. Дата обращения: 20 марта 2020. Архивировано 16 марта 2020 года.
- ↑ Ye Yao, Jinhua Pan, Zhixi Liu, Xia Meng, Weidong Wang. No Association of COVID-19 transmission with temperature or UV radiation in Chinese cities (англ.) // The European Respiratory Journal. — 2020-04-08. — 8 April. — ISSN 1399-3003. — doi:10.1183/13993003.00517-2020.
- ↑ Andrew G. Harrison, Tao Lin, Penghua Wang. Mechanisms of SARS-CoV-2 Transmission and Pathogenesis (англ.) // Trends in Immunology. — 2020. — 1 December (vol. 41, iss. 12). — P. 1100–1115. — ISSN 1471-4981 1471-4906, 1471-4981. — doi:10.1016/j.it.2020.10.004.
- ↑ 1 2 3 James M. Sanders, Marguerite L. Monogue, Tomasz Z. Jodlowski, James B. Cutrell. Pharmacologic Treatments for Coronavirus Disease 2019 (COVID-19): A Review (англ.) // JAMA. — 2020. — 13 April. — doi:10.1001/jama.2020.6019. Архивировано 21 мая 2020 года.
- ↑ Jian Shang, Yushun Wan, Chuming Luo, Gang Ye, Qibin Geng. Cell entry mechanisms of SARS-CoV-2 (англ.) // Proceedings of the National Academy of Sciences. — National Academy of Sciences, 2020. — 6 May. — ISSN 1091-6490 0027-8424, 1091-6490. — doi:10.1073/pnas.2003138117. Архивировано 10 мая 2020 года.
- ↑ 1 2 Anant Parasher. COVID-19: Current understanding of its pathophysiology, clinical presentation and treatment (англ.) // Postgraduate Medical Journal. — 2020-09-25. — 25 September. — ISSN 1469-0756 0032-5473, 1469-0756. — doi:10.1136/postgradmedj-2020-138577. Архивировано 31 декабря 2020 года.
- ↑ Amy H. Attaway, Rachel G. Scheraga, Adarsh Bhimraj, Michelle Biehl, Umur Hatipoğlu. Severe covid-19 pneumonia: pathogenesis and clinical management (англ.) // BMJ. — 2021-03-10. — 10 March (vol. 372). — P. n436. — ISSN 1756-1833. — doi:10.1136/bmj.n436. — PMID 33692022. Архивировано 1 сентября 2021 года.
- ↑ Louise Dalskov, Michelle Møhlenberg, Jacob Thyrsted, Julia Blay-Cadanet, Ebbe Toftgaard Poulsen. SARS-CoV-2 evades immune detection in alveolar macrophages // EMBO reports. — 2020-10-28. — С. e51252. — ISSN 1469-3178. — doi:10.15252/embr.202051252. Архивировано 20 января 2021 года.
- ↑ 1 2 Toshiaki Iba, Jerrold H. Levy, Jean Marie Connors, Theodore E. Warkentin, Jecko Thachil. The unique characteristics of COVID-19 coagulopathy (англ.) // Critical Care. — 2020. — 18 June (vol. 24, iss. 1). — P. 360. — ISSN 1364-8535. — doi:10.1186/s13054-020-03077-0.
- ↑ 1 2 3 4 Jerzy Windyga. COVID-19 и нарушения гемостаза. empendium.com (12 августа 2020). Дата обращения: 28 декабря 2020. Архивировано 28 декабря 2020 года.
- ↑ Muge Cevik, Krutika Kuppalli, Jason Kindrachuk, Malik Peiris. Virology, transmission, and pathogenesis of SARS-CoV-2 (англ.) // BMJ. — 2020. — 23 October (vol. 371). — ISSN 1756-1833. — doi:10.1136/bmj.m3862. Архивировано 31 декабря 2020 года.
- ↑ Mario G. Santamarina, Dominique Boisier, Roberto Contreras, Martiniano Baque, Mariano Volpacchio. COVID-19: a hypothesis regarding the ventilation-perfusion mismatch (англ.) // Critical Care. — 2020-07-06. — 6 July (vol. 24, iss. 1). — P. 395. — ISSN 1364-8535. — doi:10.1186/s13054-020-03125-9.
- ↑ И. Е. Тюрин, А. Д. Струтынская. Визуализация изменений в легких при коронавирусной инфекции (обзор литературы и собственные данные) (англ.) // Пульмонология : журн. — 2020. — 18 November (vol. 30, no. 5). — P. 658—670. — ISSN 2541-9617. — doi:10.18093/0869-0189-2020-30-5-658-670. Архивировано 1 января 2021 года.
- ↑ Tamer F. Ali, Mohamed A. Tawab, Mona A. ElHariri. CT chest of COVID-19 patients: what should a radiologist know? (англ.) // Egyptian Journal of Radiology and Nuclear Medicine. — 2020-07-07. — 7 July (vol. 51, iss. 1). — P. 120. — ISSN 2090-4762. — doi:10.1186/s43055-020-00245-8. Архивировано 12 декабря 2020 года.
- ↑ Toshiaki Iba, Jean Marie Connors, Jerrold H. Levy. The coagulopathy, endotheliopathy, and vasculitis of COVID-19 (англ.) // Inflammation Research. — 2020-09-12. — 12 September. — P. 1–9. — ISSN 1023-3830. — doi:10.1007/s00011-020-01401-6. Архивировано 1 ноября 2020 года.
- ↑ Yu Zuo, Shanea K. Estes, Ramadan A. Ali, Alex A. Gandhi, Srilakshmi Yalavarthi. Prothrombotic autoantibodies in serum from patients hospitalized with COVID-19 (англ.) // Science Translational Medicine. — 2020. — 18 November (vol. 12, iss. 570). — ISSN 1946-6242. — doi:10.1126/scitranslmed.abd3876. — PMID 33139519. Архивировано 14 декабря 2020 года.
- ↑ Marya AlSamman, Amy Caggiula, Sangrag Ganguli, Monika Misak, Ali Pourmand. Non-respiratory presentations of COVID-19, a clinical review (англ.) // The American Journal of Emergency Medicine. — 2020. — November (vol. 38, iss. 11). — P. 2444–2454. — ISSN 0735-6757. — doi:10.1016/j.ajem.2020.09.054. — PMID 33039218. Архивировано 30 декабря 2020 года.
- ↑ 1 2 3 4 5 CDC. Interim Clinical Guidance for Management of Patients with Confirmed Coronavirus Disease (COVID-19) (англ.). U. S. Centers for Disease Control and Prevention (11 февраля 2020). Дата обращения: 25 апреля 2020. Архивировано 25 апреля 2020 года.
- ↑ 1 2 Jorge Carrillo, Nuria Izquierdo-Useros, Carlos Ávila-Nieto, Edwards Pradenas, Bonaventura Clotet. Humoral immune responses and neutralizing antibodies against SARS-CoV-2; implications in pathogenesis and protective immunity (англ.) // Biochemical and Biophysical Research Communications. — 2020. — 17 November. — ISSN 1090-2104. — doi:10.1016/j.bbrc.2020.10.108. — PMID 33187644. Архивировано 22 декабря 2020 года.
- ↑ 1 2 Jennifer M. Dan, Jose Mateus, Yu Kato, Kathryn M. Hastie, Esther Dawen Yu. Immunological memory to SARS-CoV-2 assessed for up to 8 months after infection (англ.) // Science. — 2021. — 6 January. — ISSN 1095-9203 0036-8075, 1095-9203. — doi:10.1126/science.abf4063. Архивировано 10 января 2021 года.
- ↑ 1 2 3 4 5 6 CDC. Interim Clinical Guidance for Management of Patients with Confirmed Coronavirus Disease (COVID-19) (англ.). Coronavirus Disease 2019 (COVID-19). U. S. Centers for Disease Control and Prevention (11 февраля 2020). Дата обращения: 31 марта 2020. Архивировано 2 марта 2020 года.
- ↑ Sheila F. Lumley, Denise O’Donnell, Nicole E. Stoesser, Philippa C. Matthews, Alison Howarth. Antibody Status and Incidence of SARS-CoV-2 Infection in Health Care Workers (англ.) // New England Journal of Medicine. — 2020. — 23 December. — ISSN 0028-4793. — doi:10.1056/NEJMoa2034545.
- ↑ Lancelot Mark Pinto, Viral Nanda, Ayesha Sunavala, Camilla Rodriques. Reinfection in COVID-19: A scoping review (англ.) // Medical Journal, Armed Forces India. — 2021. — July (vol. 77). — P. S257–S263. — ISSN 0377-1237. — doi:10.1016/j.mjafi.2021.02.010. — PMID 34334891.
- ↑ Sahar Sotoodeh Ghorbani, Niloufar Taherpour, Sahar Bayat, Hadis Ghajari, Parisa Mohseni. Epidemiologic characteristics of cases with reinfection, recurrence, and hospital readmission due to COVID-19: A systematic review and meta-analysis (англ.) // Journal of Medical Virology. — 2022. — January (vol. 94, iss. 1). — P. 44–53. — ISSN 1096-9071. — doi:10.1002/jmv.27281. — PMID 34411311. Архивировано 30 ноября 2021 года.
- ↑ 1 2 3 Margarida Sa Ribero, Nolwenn Jouvenet, Marlène Dreux, Sébastien Nisole. Interplay between SARS-CoV-2 and the type I interferon response (англ.) // PLoS Pathogens. — 2020. — 29 July (vol. 16, iss. 7). — ISSN 1553-7366. — doi:10.1371/journal.ppat.1008737. — PMID 32726355. Архивировано 2 мая 2021 года.
- ↑ Marc Lipsitch, Yonatan H. Grad, Alessandro Sette, Shane Crotty. Cross-reactive memory T cells and herd immunity to SARS-CoV-2 (англ.) // Nature Reviews Immunology. — 2020. — November (vol. 20, iss. 11). — P. 709–713. — ISSN 1474-1741. — doi:10.1038/s41577-020-00460-4. Архивировано 7 ноября 2020 года.
- ↑ Kevin W. Ng, Nikhil Faulkner, Georgina H. Cornish, Annachiara Rosa, Ruth Harvey. Preexisting and de novo humoral immunity to SARS-CoV-2 in humans (англ.) // Science. — 2020. — 11 December (vol. 370, iss. 6522). — P. 1339–1343. — ISSN 1095-9203 0036-8075, 1095-9203. — doi:10.1126/science.abe1107. Архивировано 7 января 2021 года.
- ↑ Evasion of Type I Interferon by SARS-CoV-2 (англ.) // Cell Reports. — 2020-10-06. — Vol. 33, iss. 1. — P. 108234. — ISSN 2211-1247. — doi:10.1016/j.celrep.2020.108234. Архивировано 18 декабря 2020 года.
- ↑ Nature. COVID research updates: Older people are at higher risk of getting COVID twice (англ.). Nature Portfolio (19 марта 2021). Дата обращения: 23 марта 2021. Архивировано 3 января 2022 года.
- ↑ Symptoms // 2019 Novel Coronavirus, Wuhan, China. — Centers For Disease Control and Prevention (CDC).
- ↑ Coronavirus Disease 2019 (COVID-19) Situation Summary. — Centers For Disease Control and Prevention (CDC), 2020. — 16 February. — Дата обращения: 18.02.2020. (Общая информация о COVID-19 по данным Центров по контролю и профилактике заболеваний США.)
- ↑ 1 2 Malahat Khalili, Mohammad Karamouzian, Naser Nasiri, Sara Javadi, Ali Mirzazadeh. Epidemiological characteristics of COVID-19: a systematic review and meta-analysis (англ.) // Epidemiology & Infection. — 2020/ed. — Vol. 148. — ISSN 1469-4409 0950-2688, 1469-4409. — doi:10.1017/S0950268820001430.
- ↑ 1 2 3 Sasmita Poudel Adhikari, Sha Meng, Yu-Ju Wu, Yu-Ping Mao, Rui-Xue Ye. Epidemiology, causes, clinical manifestation and diagnosis, prevention and control of coronavirus disease (COVID-19) during the early outbreak period: a scoping review (англ.) // Infectious Diseases of Poverty. — 2020. — 17 March (vol. 9, iss. 1). — P. 29. — ISSN 2049-9957. — doi:10.1186/s40249-020-00646-x.
- ↑ CDC. Healthcare Workers (англ.). U. S. Centers for Disease Control and Prevention (11 февраля 2020). Дата обращения: 19 января 2021. Архивировано 19 января 2021 года.
- ↑ Claudio Ronco, Paolo Navalesi, Jean Louis Vincent. Coronavirus epidemic: preparing for extracorporeal organ support in intensive care (англ.) // The Lancet. — Elsevier, 2020. — 6 February. — ISSN 2213-2619 2213-2600, 2213-2619. — doi:10.1016/S2213-2600(20)30060-6. Архивировано 18 марта 2020 года.
- ↑ Carlos del Rio, Preeti N. Malani. 2019 Novel Coronavirus—Important Information for Clinicians (англ.) // JAMA. — 2020-02-05. — doi:10.1001/jama.2020.1490. Архивировано 9 февраля 2020 года.
- ↑ Sana Salehi, Aidin Abedi, Sudheer Balakrishnan, Ali Gholamrezanezhad. Coronavirus Disease 2019 (COVID-19): A Systematic Review of Imaging Findings in 919 Patients (англ.) // American Journal of Roentgenology. — 2020. — 14 March. — P. 1—7. — ISSN 0361-803X. — doi:10.2214/AJR.20.23034. Архивировано 9 апреля 2020 года.
- ↑ Outbreak of severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2): increased transmission beyond China – fourth update. ECDC (14 февраля 2020). Дата обращения: 15 февраля 2020. Архивировано из оригинала 15 февраля 2020 года.
- ↑ Heshui Shi, Xiaoyu Han, Nanchuan Jiang, Yukun Cao, Osamah Alwalid. Radiological findings from 81 patients with COVID-19 pneumonia in Wuhan, China: a descriptive study (англ.) // The Lancet Infectious Diseases. — Elsevier, 2020. — 24 February. — ISSN 1474-4457 1473-3099, 1474-4457. — doi:10.1016/S1473-3099(20)30086-4.
- ↑ Alfonso J. Rodriguez-Morales, Jaime A. Cardona-Ospina, Estefanía Gutiérrez-Ocampo, Rhuvi Villamizar-Peña, Yeimer Holguin-Rivera. Clinical, laboratory and imaging features of COVID-19: A systematic review and meta-analysis (англ.) // Travel Medicine and Infectious Disease. — 2020. — 13 March. — P. 101623. — ISSN 1873-0442. — doi:10.1016/j.tmaid.2020.101623. Архивировано 28 апреля 2020 года.
- ↑ 1 2 Yuanyuan Dong, Xi Mo, Yabin Hu, Xin Qi, Fang Jiang. Epidemiological Characteristics of 2143 Pediatric Patients With 2019 Coronavirus Disease in China (англ.) // Pediatrics[англ.]. — American Academy of Pediatrics[англ.], 2020. — 16 March. — ISSN 1098-4275. — doi:10.1542/peds.2020-0702. — PMID 32179660. Архивировано 17 марта 2020 года.
- ↑ 1 2 Wei Xia, Jianbo Shao, Yu Guo, Xuehua Peng, Zhen Li. Clinical and CT features in pediatric patients with COVID-19 infection: Different points from adults (англ.) // Pediatric Pulmonology. — 2020. — 5 March. — ISSN 1099-0496. — doi:10.1002/ppul.24718. Архивировано 20 января 2021 года.
- ↑ Marveh Rahmati, Mohammad Amin Moosavi. Cytokine-targeted therapy in severely ill COVID-19 patients: Options and cautions (англ.) // Eurasian Journal Of Medicine And Oncology. — 2020. — Vol. 4, iss. 2. — P. 179—181. — doi:10.14744/ejmo.2020.72142/. Архивировано 20 мая 2020 года.
- ↑ John B. Moore, Carl H. June. Cytokine release syndrome in severe COVID-19 (англ.) // Science. — 2020. — 1 May (vol. 368, iss. 6490). — P. 473—474. — ISSN 1095-9203 0036-8075, 1095-9203. — doi:10.1126/science.abb8925. — PMID 32303591. Архивировано 12 августа 2021 года.
- ↑ 1 2 3 Nicholas J. Beeching, Tom E. Fletcher, Robert Fowler. Complications : [арх. 18.04.2020] // Coronavirus disease 2019 (COVID-19). — BMJ Best Practice. — Дата обращения: 18.04.2020.
- ↑ John, Teny M.; Jacob, Ceena N.; Kontoyiannis, Dimitrios P. (2021-04-15). "When Uncontrolled Diabetes Mellitus and Severe COVID-19 Converge: The Perfect Storm for Mucormycosis". Journal of Fungi. 7 (4). doi:10.3390/jof7040298. ISSN 2309-608X. Архивировано 15 мая 2021. Дата обращения: 9 мая 2021.
{{cite journal}}: Википедия:Обслуживание CS1 (не помеченный открытым DOI) (ссылка) - ↑ 1 2 Isabel Siow, Keng Siang Lee, John J. Y. Zhang, Seyed Ehsan Saffari, Adeline Ng. Encephalitis as a neurological complication of COVID-19: A systematic review and meta-analysis of incidence, outcomes, and predictors (англ.) // European Journal of Neurology. — 2021. — 13 May. — ISSN 1468-1331. — doi:10.1111/ene.14913. — PMID 33982853. Архивировано 22 августа 2021 года.
- ↑ Pratik Sinha, Michael A. Matthay, Carolyn S. Calfee. Is a “Cytokine Storm” Relevant to COVID-19? (англ.) // JAMA Internal Medicine. — 2020. — 1 September (vol. 180, iss. 9). — P. 1152. — ISSN 2168-6106. — doi:10.1001/jamainternmed.2020.3313. — PMID 32602883. Архивировано 20 октября 2020 года.
- ↑ 1 2 Timothy A. C. Snow, Mervyn Singer, Nishkantha Arulkumaran. Immunomodulators in COVID-19: Two Sides to Every Coin (англ.) // American Journal of Respiratory and Critical Care Medicine. — 2020. — 14 September (vol. 202, iss. 10). — P. 1460–1462. — ISSN 1073-449X. — doi:10.1164/rccm.202008-3148LE. Архивировано 17 ноября 2020 года.
- ↑ 1 2 Daniel E. Leisman, Lukas Ronner, Rachel Pinotti, Matthew D. Taylor, Pratik Sinha. Cytokine elevation in severe and critical COVID-19: a rapid systematic review, meta-analysis, and comparison with other inflammatory syndromes (англ.) // The Lancet Respiratory Medicine. — 2020. — 16 October. — ISSN 2213-2619 2213-2600, 2213-2619. — doi:10.1016/S2213-2600(20)30404-5.
- ↑ Randy Q. Cron, Grant S. Schulert, Rachel S. Tattersall. Defining the scourge of COVID-19 hyperinflammatory syndrome (англ.) // The Lancet Rheumatology. — 2020. — 29 сентября. — ISSN


 French
French Deutsch
Deutsch