Herpes zoster – Wikipédia, a enciclopédia livre
| Herpes zoster | |
|---|---|
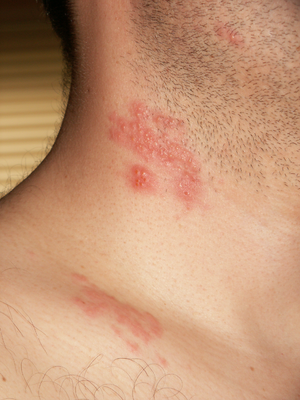
| Bolhas de herpes zoster no pescoço e ombros | |
| Sinónimos | Zona, zoster, cobrão, cobrelo, cobro |
| Especialidade | Dermatologia |
| Sintomas | Zona da pele com erupções cutâneas dolorosas[1] |
| Complicações | Nevralgia pós-herpética[1] |
| Duração | 2–4 semanas[2] |
| Causas | Vírus Varicela-Zoster (VVZ)[1] |
| Fatores de risco | Idade avançada, imunossupressão, ter tido varicela antes dos 18 meses de idade[1] |
| Método de diagnóstico | Baseado nos sintomas[3] |
| Condições semelhantes | Herpes simples, angina, picadas de insectos[4] |
| Prevenção | Vacina contra o herpes zoster[1] |
| Medicação | Aciclovir (se no início da doença), analgésicos[3] |
| Frequência | 33% em algum momento da vida[1] |
| Mortes | 6400 (por varicela)[5] |
| Classificação e recursos externos | |
| CID-10 | B02 |
| CID-9 | 053 |
| CID-11 | 523481501 |
| DiseasesDB | 29119 |
| MedlinePlus | 000858 |
| eMedicine | med/1007 derm/180 emerg/823 oph/257 ped/996 |
| MeSH | D006562 |
Herpes zoster, também denominada zona, é uma doença viral caracterizada por erupções cutâneas dolorosas com bolhas e que afeta uma área de pele reduzida.[2][6][7] Geralmente a erupção cutânea ocorre num dos lados do corpo ou da face ao longo de uma faixa. Entre dois a quatro dias antes da erupção pode verificar-se dor ou formigueiro na área, não existindo praticamente outros sintomas para além destes.[1] A erupção cutânea geralmente resolve-se sozinha ao fim de duas a quatro semanas.[2] No entanto, algumas pessoas desenvolvem dores nos nervos que podem durar de meses a anos, uma condição denominada nevralgia pós-herpética. Em pessoas com o sistema imunitário debilitado, a doença pode-se espalhar pelo corpo todo.[1] Quando a erupção afeta o olho, pode ocorrer perda de visão.[2]
O herpes zoster é causado pela reativação do vírus Varicela-Zoster (VVZ) no corpo da pessoa. A infeção inicial com o VVZ causa varicela. Depois da varicela desaparecer, o vírus pode permanecer dormente nas células nervosas.[1] Os fatores de risco para a reativação do vírus incluem idade avançada, sistema imunitário debilitado e ter tido varicela antes dos 18 meses de idade. Ainda não é totalmente conhecida a forma como o vírus permanece no corpo e é posteriormente re-activado.[1] A exposição ao vírus presente nas bolhas pode transmitir varicela às pessoas que não tiveram a doença anteriormente, mas não causa herpes zoster.[8] O diagnóstico tem por base os sinais e sintomas da pessoa.[3] O vírus varicela-zoster não é o mesmo que o vírus do herpes simples, embora ambos pertençam à mesma família de vírus.[9]
A vacina contra o herpes zoster diminui entre 50% e 90% o risco de desenvolver herpes zoster, dependendo da vacina usada.[1][10] Diminui também o risco de nevralgia pós-herpética e a gravidade dos surtos. Após os 80 anos a vacina ainda é eficaz, embora em menor grau. A vacina contém o mesmo material da vacina contra a varicela, mas em dosagem maior.[1] Caso a doença se desenvolva, os antivirais como o aciclovir podem diminuir a gravidade e duração da doença quando são administrados no prazo de 72 horas a seguir ao aparecimento da erupção cutânea.[3] As evidências não demonstram haver efeito significativo dos antivirais ou dos esteroides no risco de nevralgia pós-herpética.[11][12] Para o alívio da dor aguda podem ser administrados paracetamol, anti-inflamatórios não esteroides ou opiáceos.[3]
Estima-se que cerca de um terço das pessoas desenvolva herpes zoster em determinado momento da vida.[1] Embora a doença seja mais comum entre os idosos, também afeta as crianças.[9] O número de novos casos por ano varia entre 1,2–3,4 por cada 1000 pessoas entre adultos saudáveis e 3,9–11,8 por cada 1000 pessoas entre os maiores de 65 anos.[13] Cerca de metade das pessoas com 85 anos tiveram pelo menos um episódio da doença e menos de 5% tiveram mais de um episódio.[1][14] A doença é conhecida desde a Antiguidade.[1]
Sinais e sintomas
[editar | editar código-fonte]
Ao contrário da varicela, caracterizada pelo surgimento de vesículas (bolhas) em todo o corpo, no Herpes-zóster estas lesões aparecem, em geral, somente no segmento de pele inervado pelo ramo nervoso acometido pelo vírus e em apenas um dos lados do corpo - "cobreando-se", ou seja, ziguezagueando, daí a origem do nome popular "cobreiro" (no Brasil) ou "cobrão" (em Portugal) para este mal.
O primeiro sintoma é a sensação de dor no local, depois ocorre a eclosão das bolhas, deixando a pele avermelhada, além de indisposição. O paciente pode sentir desde uma dor muito forte no local e até mesmo pontadas e coceira. A dor pode durar meses ou até anos em pacientes que venham a ter mais idade, mas é mais habitual durar entre 3 a 5 semanas. Geralmente este tipo de herpes ocorre em pacientes com mais de 50 anos e em pessoas mais debilitadas.
A paralisia facial tem sido observada em associação com o herpes zoster da face ou do canal auditivo externo. A síndrome de Ramsay Hunt é a combinação de lesões cutâneas do canal auditivo externo com o desenvolvimento ipsilateral da face e nervos auditivos. A síndrome causa paralisia facial, deficiência auditiva, vertigem e diversos outros sintomas auditivos e vestibulares. O envolvimento ocular não é incomum e pode ser a fonte de significativa morbidade, incluindo cegueira permanente. As manifestações são altamente variáveis e podem surgir do dano epitelial direto mediado pelo vírus, neuropatia, injúria imunomediada ou secundária à vasculopatia. Se a ponta nasal é envolvida, este constitui um sinal de que o ramo nasociliar do quinto nervo craniano foi acometido, sugerindo o potencial para a infecção ocular. Nestes casos, o encaminhamento para um oftalmologista é obrigatório.
As lesões orais ocorrem com o desenvolvimento do nervo trigêmeo e podem estar presentes na mucosa móvel ou aderida. As lesões, muitas vezes, estendem-se à linha média e estão presentes, frequentemente, em conjunto com o acometimento da pele que recobre o quadrante afetado. Como a varicela, as lesões individuais apresentam-se como vesículas branco-opacas com 1 a 4 mm, as quais se rompem para formar ulcerações rasas. O envolvimento da maxila pode estar associado com a desvitalização dos dentes da região afetada. Além disso, vários relatos documentaram necrose óssea significativa com perda de dentes nas áreas envolvidas com o herpes zoster.
Raramente, pode ocorrer a triade desses sintomas combinadamente em um mesmo individuo. Quando isso ocorre foi sugerido o acronimo ''RED Zoster'' que significa síndrome de Ramsay Hunt, Eye (olho em inglês), e Disseminação cutânea.[15]
Transmissão
A transmissão, como no caso da varicela e do herpes simples, dá-se pelo contato com as secreções contidas nas vesículas, quando estas eclodem. A transmissão ocorre quando a pessoa receptora está com o sistema imunológico debilitado.
Fisiopatologia
[editar | editar código-fonte]O vírus da varicela-zóster normalmente permanece dormente, apesar de debelado do organismo, no interior de alguns gânglios do sistema nervoso (especialmente o semi-lunar, da base do crânio, ou nos próximos à medula espinal (cadeia para-vertebral)- podendo, no entanto, ocorrer noutros gânglios). O sistema imunológico mantém o vírus sob controle, mas quando estas defesas naturais encontram-se debilitadas ocorre a deflagração da doença.
A recorrência inicia-se com dor na área do epitélio inervado pelo nervo sensitivo afetado (dermátomo). Caracteristicamente, um dermátomo é acometido, porém pode ocorrer o envolvimento de dois ou mais. Esta dor prodómica, a qual pode ser acompanhada de febre, mal-estar e cefaleia, é a observada normalmente um a quatro dias antes do desenvolvimento das lesões cutâneas e orais. Durante tal período, antes do exantema, a dor pode simular uma dor de dente, otite média, cefaleia migratória, enfarte do miocárdio ou apendicite, dependendo de qual dermátomo esteja afetado.
O envolvimento cutâneo mostra um agrupamento de vesículas em uma base eritematosa. No período de três a quatro dias, as vesículas tornam-se pustulares e ulceram, com o desenvolvimento de crostas após sete a 10 dias. Não é infrequente a formação de cicatrizes. As lesões tendem a seguir a área do nervo afetado e terminam na linha média. O exantema regride, caracteristicamente, no período de duas a três semanas, em indivíduos sadios.
Algumas vezes, pode ocorrer a doença na ausência de vesículas na pele ou mucosa. Este padrão é denominado zoster sine herpete,[16] e os pacientes acometidos apresentam dor acentuada de início abrupto e hiperestesia sobre o dermátomo específico. Febre, cefaleia, mialgia, e linfadenopatia podem ou não acompanhar a recorrência. A dor dura de um mês após o episódio do zoster é denominada de nevralgia ou neuralgia pós-herpética e ocorre em mais de 14% dos pacientes, especialmente naqueles acima dos 60 anos de idade. A maioria das neuralgias regride após um ano, com metade apresentando regressão após dois meses. Casos raros podem durar mais de 20 anos.
Tratamento
[editar | editar código-fonte]O mesmo da varicela: antivirais, sobretudo o Aciclovir (Zovirax) ou pró-fármacos como o famciclovir (Famvir), ou valaciclovir (Valtrex). Como não há uma cura conhecida para o cobreiro, o tratamento se concentra na diminuição da dor. Um analgésico pode aliviar a sensação de queimação. O aciclovir e outros antivirais semelhantes administrados oralmente provaram diminuir o progresso e a gravidade da doença em muitos casos, além de reduzir a probabilidade de neuralgia pós-herpética. Alguns médicos receitam medicamentos esteróides para diminuir a inflamação do nervo. Para serem eficazes, os esteróides devem ser tomados logo após o início do cobreiro. O tratamento à base de esteróides geralmente não é recomendado para as pessoas com doença subjacente, pois os esteróides podem interferir na resistência à infecção.
A procura de atendimento médico imediato pode diminuir a possibilidade de neuralgia pós-herpética. O contaminado não deve manter contato com crianças e adultos que ainda não tiveram catapora, pois o risco de contaminação aumenta.
Vacina
[editar | editar código-fonte]Além disso, a herpes zoster pode ser prevenida através da vacinação[17]. Trata-se de um imunizante composto por uma partícula do vírus acoplado a uma proteína estimulante do sistema imunológico. O recomendado é que sejam aplicadas duas doses, com intervalo de dois meses e sem a necessidade de dose de reforço.
Caso o paciente apresentar febre, o recomendado é aguardar a melhora dos sintomas antes de tomar a vacina. Pacientes com HIV precisam de avaliação médica para avaliar o uso do imunizante, enquanto pessoas que já tiveram herpes zoster precisam aguardar um ano para a aplicação da dose.
Efeitos colaterais ao imunizante podem ocorrer. Entre as mais comuns estão:
- Dor;
- Sensibilidade;
- Vermelhidão;
- Inchaço;
- Coceira no local da injeção.
- Hematoma;
- Endurecimento no local da injeção;
- Dor nas articulações;
- Dor muscular;
- Febre;
- Dor de cabeça;
- Erupções na pele.
Já as reações incomuns à vacina são:
- Náusea;
- Aumento ou surgimento de gânglios próximo à região do local da vacinação (linfadenopatia).
O imunizante pode ter reações raras como:
- Erupção cutânea semelhante à urticária;
- Urticária.
Epidemiologia
[editar | editar código-fonte]Aproximadamente 1 a cada 3 pessoas terá herpes-zóster durante a vida. A partir dos 50 anos de idade, o risco e gravidade do herpes-zóster aumentam significativamente pelo declínio da imunidade relacionado à idade e a crescente população de idosos impactará o número de casos de herpes-zóster que surgirão. [18] [19] [20]
Segundo um estudo epidemiológico realizado no Brasil, 95% dos adultos já foram expostos ao vírus da varicela-zóster. [21] Desde abril de 2014, o Brasil passou a contar com a vacina herpes-zóster (atenuada), conhecida internacionalmente como Zostavax. Indicada para pessoas a partir dos 50 anos de idade, está é a primeira e única vacina para prevenir o herpes-zóster e a neuralgia pós-herpética, além de contribuir para a redução da dor aguda e crônica associada ao herpes-zóster. A eficácia e o perfil de segurança da vacina herpes-zóster (atenuada) foram avaliados em mais de 60 mil indivíduos. [22] [23] [24]
Ver também
[editar | editar código-fonte]Referências
- ↑ a b c d e f g h i j k l m n o Hamborsky J (2015). Epidemiology and Prevention of Vaccine-Preventable Diseases (PDF) 13ª ed. [S.l.]: Washington D.C. Public Health Foundation. pp. 353–374
- ↑ a b c d «Shingles (Herpes Zoster) Signs & Symptoms». 1 de maio de 2014. Consultado em 26 de maio de 2015
- ↑ a b c d e Cohen, JI (18 de julho de 2013). «Clinical practice: Herpes zoster.». New England Journal of Medicine. 369 (3): 255–63. PMID 23863052. doi:10.1056/NEJMcp1302674
- ↑ Kahan, Scott (2003). In a Page Medicine (em inglês). [S.l.]: Lippincott Williams & Wilkins. p. 215. ISBN 9781405103251
- ↑ GBD 2015 Mortality and Causes of Death, Collaborators. (8 de outubro de 2016). «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1459–1544. PMC 5388903
 . PMID 27733281. doi:10.1016/s0140-6736(16)31012-1
. PMID 27733281. doi:10.1016/s0140-6736(16)31012-1 - ↑ Shafer's textbook of oral pathology Seventh ed. [S.l.: s.n.] 2014. p. 351. ISBN 9788131238004
- ↑ «herpes zóster | Infopédia»
- ↑ «Shingles (Herpes Zoster) Transmission». 17 de setembro de 2014. Consultado em 26 de maio de 2015
- ↑ a b «Overview». 17 de setembro de 2014. Consultado em 26 de maio de 2015
- ↑ Cunningham, AL (2016). «The herpes zoster subunit vaccine.». Expert opinion on biological therapy. 16 (2): 265–71. PMID 26865048. doi:10.1517/14712598.2016.1134481
- ↑ Chen, N; Li, Q; Yang, J; Zhou, M; Zhou, D; He, L (6 de fevereiro de 2014). «Antiviral treatment for preventing postherpetic neuralgia.». Cochrane Database of Systematic Reviews. 2: CD006866. PMID 24500927. doi:10.1002/14651858.CD006866.pub3
- ↑ Han, Y; Zhang, J; Chen, N; He, L; Zhou, M; Zhu, C (28 de março de 2013). «Corticosteroids for preventing postherpetic neuralgia.». Cochrane Database of Systematic Reviews. 3: CD005582. PMID 23543541. doi:10.1002/14651858.CD005582.pub4
- ↑ Dworkin RH, Johnson RW, Breuer J, et al. (2007). «Recommendations for the management of herpes zoster». Clin. Infect. Dis. 44 Suppl 1: S1–26. PMID 17143845. doi:10.1086/510206
- ↑ Honorio T. Benzon (2011). Essentials of Pain Medicine 3ª ed. Londres: Elsevier Health Sciences. p. 358. ISBN 9781437735932
- ↑ Pitton Rissardo, Jamir; Fornari Caprara, Ana Letícia (2 de novembro de 2019). «Herpes Zoster Oticus, Ophthalmicus, and Cutaneous Disseminated: Case Report and Literature Review». Neuro-Ophthalmology (6): 407–410. ISSN 0165-8107. PMC 7053943
 . PMID 32165902. doi:10.1080/01658107.2018.1523932. Consultado em 19 de outubro de 2021
. PMID 32165902. doi:10.1080/01658107.2018.1523932. Consultado em 19 de outubro de 2021 - ↑ Zhou J, Li J, Ma L, Cao S. (1 de julho de 2020). «Zoster sine herpete: a review». Korean J Pain (33(3)): 208-215. Consultado em 24 de dezembro de 2021
- ↑ «Vacina Herpes Zoster - Zostavax®». Beep Saúde. Consultado em 26 de Agosto de 2022
- ↑ Centers for Disease Control and Prevention (CDC). Prevention of herpes zoster: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2008:57(RR-5):1-30
- ↑ Johson RW, Bouhassira D, Kassianos G, et al. The impact of herpes zoster and post-herpetic neuralgia on quality-of-life. BMC Med. 2010:8(37):1-13.
- ↑ Dworkin RH, Frann JW Jr, Oaklander AL, et al. Diagnosis and assessment of pain associatede with herpes zoster and phstherpetic neuralgia. J Pain. 2008;9(1 Suppl):S37-44.
- ↑ Reis AD, Pannuti CS, dfe Souza VA. Prevalence of varicella-zoster virus antibodies in young adults from different Brazilian climatic regions. Rev Soc Bras Med Trop. 2003;36(3):317-20
- ↑ Cohen KR, Salbu RL, Frank L, Israel I. Presentation and management of herpes zoster (shingles) in the geriatric population. PT.2013:38(4):217-27
- ↑ Circular aos Médicos da vacina herpes zoster (atenuada). São Paulo, Merck Sharp & Dhome Farmacûetica Ltda., 2013.
- ↑ Oxman MN, Levin MJ, Johnson GR, et al. Shingles Prevention Study Group. A vaccine to prevent herpes zoster and postherpetic neuralgia in older adults. N Engl J Med. 2005;352(22):2271-84


 French
French Deutsch
Deutsch